中絶手術は何週目までできる? 初期中絶・中期中絶の違い、メリットデメリットから費用まで
「もしかして妊娠しているかもしれない」「もし本当に妊娠していたら、どうしたらいいの?」と、不安な気持ちでこのページを開いた方もいらっしゃるかもしれません。
中絶は、予定外の妊娠だったり、やむを得ない事情があったりするときに選択肢として考えられるものの、一方で「そもそもどんな手続きが必要なの?」「手術はいつまでできるの?」「費用ってどのくらい?」など、わからないことが多いのではないでしょうか。
中絶について調べようと思っても、専門用語が多かったり、はっきり書かれていなかったりすることが少なくありません。さらに、中絶と聞くとネガティブなイメージばかりが先行してしまうため、誰にも相談できずに悩む方も多いようです。
この記事では、「中絶とは何か」という基本的な部分から、具体的な方法(初期・中期で異なる手術内容や流れ)、費用の目安、そして受診先の選び方や手続きのポイントまで、知りたい情報をまとめて解説していきます。焦らずご自身の気持ちに寄り添いながら読み進めていただければ幸いです。
中絶ができるのは21週6日まで
日本では、母体保護法という法律によって人工妊娠中絶(以下、中絶)が認められる条件や手続きが定められています。中絶が法的に可能とされるのは妊娠21週6日まで、つまり22週未満です。
これは、おなかの赤ちゃんの生存可能性が高まる週数(妊娠22週以降)を境に区切られているためです。また、妊娠12週未満までは中絶手術や中絶内服薬などを使って行いますが、妊娠12週を過ぎると赤ちゃんの体が大きくなり、中絶手術に伴う母体へのリスクも高くなるため、手術では無く分娩誘発という形で人工的に流産させます。
中絶を考えるときは、考える時間を確保するためと女性の身体への負担や費用を軽くするために、できるだけ早い段階で医療機関へ相談することが大切です。

妊娠周期の数え方
一般的に、最終月経(最後にあった月経の開始日)の初日を妊娠0週0日とし、そこから1週間ごとに妊娠何週と数えます。最終月経から約2週間後に排卵が起こり、受精や着床が進むため、実際に受精が成立するのは「妊娠2週頃」ということになります。
「実際に受精をして妊娠してからの週数と違うのはなぜ?」と疑問を抱くかもしれませんが、これはあくまで医学的な統一ルールによる計算方法です。これを基準として、ちょうど40週0日を出産予定日として決めます。なお、初期の胎児の大きさなどによって予定日を調整することもあります(後述)。
この妊娠週数を基準に中絶のリミットも決まります。
では、実際に自分の予定日を計算してみましょう。最後の生理がいつだったかわかるという人は、「最終月経 妊娠週数」などでネット検索すると、クリニックのホームページなどで計算できるものが出てきますので、そちらを使用しても良いでしょう。
妊娠0週0日:最終月経の開始日
妊娠4週0日:次回月経予定日
(多くは5~7週頃に生理の遅れに気づいて妊娠検査薬を使い、陽性が出たことで妊娠が分かります)
生理が不順な人などは実際の排卵が「妊娠2週0日」に起こっていない場合もあるので、産婦人科で胎児のサイズを測定したときに妊娠週数が修正されることもあります。妊娠検査薬で陽性が確認されたら、早めに産婦人科を受診して正確な週数を把握しましょう。
初めての受診が遅れると、異所性妊娠を見逃して命の危険を招いてしまったり、中絶を含めた選択肢が無くなってしまったりすることがあるためです。一般的なタイムスケジュールとしては、6週で子宮内妊娠を確認して、1~2週間後に心拍を確認した時に初期中絶の処置の予定を決めます。なお、妊娠した人のうちで15%程度は初期流産になります。初診時に週数が進んでしまっている場合には、中期中絶となります。
初期中絶と中期中絶の違いは?
中絶は、妊娠週数によって大きく2つに区分されます。妊娠11週6日までの初期中絶と、12週から21週6日までの中期中絶です。
初期中絶:妊娠11週6日まで
中期中絶:妊娠12週以降~21週6日まで
同じ「中絶」という言葉であっても、週数によって手術方法やリスク、費用や手続きなどが変わってくることに注意しましょう。一般的には、妊娠週数が早いほうが手術時間や母体への負担が少なく、体へのダメージから回復するのも早いとされています。しかし、早すぎると子宮内容を取り残すことがあります。
初期中絶(妊娠11週6日まで)
初期中絶の方法は吸引法、掻爬法、経口中絶薬の3種類
初期中絶では、比較的胎児が小さい段階のため、薬の内服による排出や、子宮内容除去術(吸引法や掻爬法など)が主に用いられます。
①経口中絶薬:薬を内服しての子宮内容を排出させる方法(妊娠9週0日まで)
②吸引法:子宮の内容を吸引して除去する方法。
③掻爬法(そうはほう):器具(キュレット)を用いて子宮の内容をかき出して除去する方法。
近年、吸引法が母体への負担が少ないとされ、世界保健機関(WHO)でも推奨されています。日本では地域によっても少し術式に差があったりもするようですが、現在では吸引法が主流です。
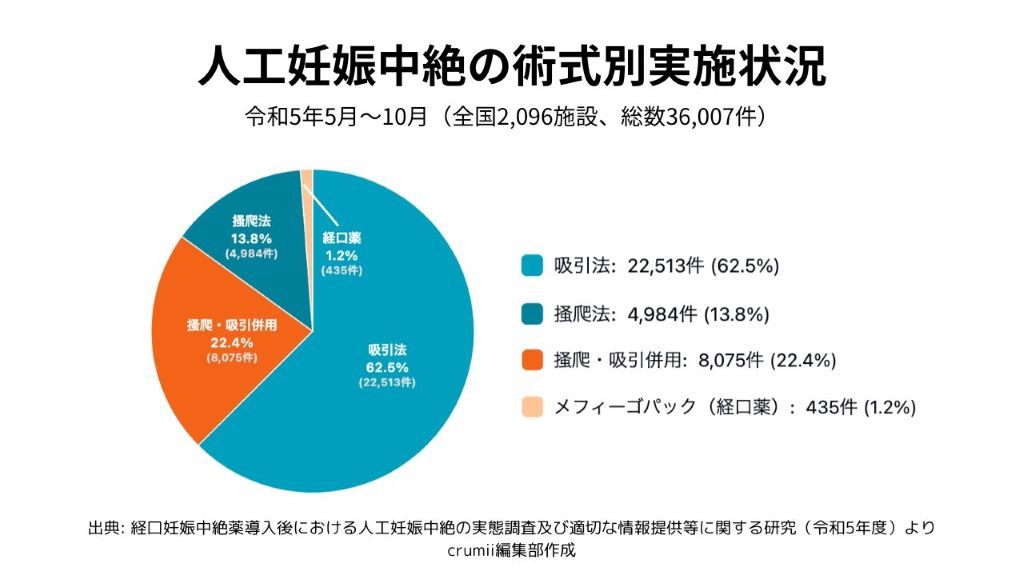
どの方法を用いるかは病院の方針や医師の判断によっても異なります。経口中絶薬導入の議論の中で、掻爬法にはネガティブなイメージが先行してしまいましたが、丁寧に行えばどちらでも大きな差はありません。中絶手術においては子宮の内容物をきちんと取り出すことが大切で、吸引法と掻爬法が併用されることもあります。
また、吸引法や掻爬法の手術は短時間で終了し日帰り手術になりますが、内服の場合は複数回の受診が必要で、うまく排出がされなかった場合には手術をすることになる、ということは覚えておきましょう。
手術(吸引法、掻爬法)の流れとメリット・デメリット(リスク)
初期中絶で手術を選ぶ際のメリットは、日帰り手術で処置が1日で終わること、多くのクリニックが対応していること、妊娠11週6日まで可能なので決断するまでの時間的余裕が取れることなどです。デメリットとしては、まれに子宮穿孔による腸管損傷(子宮を突き抜いて周囲にある腸を損傷して便がおなかの中に漏れてしまうこと)が起こったり、おなかの中に感染症が拡がったり、使う薬によってアナフィラキシーショックがおこったりするリスクがあります。
なお、適切な医療機関で行う中絶手術であれば、重篤な合併症はまれですが、合併症やリスクについても十分に理解し、医師と相談して進めることが大切です。
初期中絶手術の一般的な流れを以下に説明します。
手術前:事前の診察、エコーで子宮内妊娠の確認、必要に応じて術前の検査(血液型の確認、貧血の有無、性感染症など)を行います。
①手術室で、処置の前に痛み止めや麻酔を使います(歯医者さんのような局所麻酔や、意識を落とす静脈麻酔などが使われます)
②外陰部、腟内の消毒をします
③細い棒状の器具(ヘガール)を使って子宮の入り口を少しずつ広げます
④専用の器具を使って子宮の内容を体外に取り出します。(吸引、掻爬)
吸引の場合:先端に穴の空いた中空の管を子宮内に入れ、子宮内容を吸引する。
掻爬の場合:胎盤鉗子やキュレットなどの道具を使って、子宮内容を取り出す。
⑤処置は10〜15分ほどで終了するので、その後、院内で休んで終了
(使用した麻酔の種類によって、数十分~数時間と観察の時間に幅があります)
1~2週間後:遺残(取り残し)がないかを確認するため、超音波検査を行います。
内服(経口中絶薬)を選ぶ際のメリット・デメリット(リスク)
経口中絶薬を用いる方法も、2023年になって日本で承認されました。経口中絶薬は複数の薬剤を組み合わせて妊娠初期の子宮内容を排出させるもので、海外では広く利用されています。日本では、妊娠9週0日までに内服を開始する必要があります。また、不測の事態に備えて、外来では病院から16km圏内の人にしか処方できません。病院から遠い人は2剤目の内服後に1泊2日程度の入院が必要となります。
メリットとしては、器具を挿入しないため子宮穿孔などの手術的リスクがないこと、麻酔による事故が起こらないこと、入院が不要なことなどがあります。
デメリットとしては、強い腹痛や吐き気を伴う場合があること、出血量が多くなるなど子宮内容がうまく排出できなかった場合には手術によって取り出すことがあること、1剤目と2剤目の内服をするために連続して外来受診する必要があること(病院以外での内服は許可されていない)などがあります。
経口中絶薬の一般的な流れを以下に説明します。
手術前:事前の診察、エコーで子宮内妊娠の確認、必要に応じて術前の検査(血液型の確認、貧血の有無、性感染症など)を行います。また、病院から16km以内に住んでいること、内服開始時点で9週0日以下であることを確認します。
①妊娠9週0日以下であることを再確認して、一つ目の薬を内服します。
②36~48時間後に、二つ目の薬を内服します。1時間ほど安静にしてから帰宅します。
③1週間程度後に、子宮内の妊娠組織が排出されていることを超音波検査で確認します。
中期中絶(妊娠12週以降~21週6日まで)
中期中絶は、出産と同じ流れ
妊娠12週以降の中期中絶は、胎児が大きくなるため、中絶の方法や手続きが初期の頃とは違います。残念ながら選択肢は限られており、日本では薬を使って人工的に陣痛を起こし(陣痛誘発といいます)、分娩によって胎児や胎盤を排出する方法をとります。場合により、陣痛前に子宮口の拡張の処置が行われたり、分娩後に残ってしまった胎盤の除去手術が行われたりすることもあります。
また、中期中絶の場合、手術後には役所への死産の届け出や火葬などの所定の手続きが必要になります。その流れも含めて、以下に解説します。
手術前:事前の診察、エコーで子宮内妊娠の確認、必要に応じて術前の検査(血液型の確認、貧血の有無、性感染症など)を行います。
①子宮頸管の拡張(半日~1日前)
胎児の通り道となる子宮頸管を、器具を使って広げます。水分を含んで広がる細い道具を差し込んだり、バルーンを入れてじわじわと膨らませたりして、子宮頸管(赤ちゃんの通り道)を広げます。子宮頸管は急に押し広げることができないので、時間をかけてゆっくり広げていく必要があり、処置ができる太さまで広がるのに時間がかかることがあります。通常は入院して行います。
②腟内に専用の坐薬を注入し、子宮の収縮を促します
腟に挿入するタイプの薬を使用して子宮の収縮を促し娩出させます。点滴による薬を使用する場合もあります。
③お産と同じように、胎児を娩出します
胎児と胎盤を排出した後に、子宮内に残っていないかを超音波検査でチェックします。遺残がある場合には手術で取り除きます。
④死産証書の発行と役所への届け出(死産の届け出、埋葬許可書の届け出)
中期中絶の場合、「死産証書」が発行されます。この書類を役所の窓口へ7日以内に提出します。火葬埋葬許可申請も同時に行い、火葬許可書が発行されます。
⑤火葬と埋葬
火葬場で④で受け取った火葬許可書を提出します。火葬が終了したら、「埋葬許可書」を墓地管理者に提出し、所定の手続きを経て埋葬します。
⑥2~4週間後:遺残などが無いかを確認するために超音波検査を行います。
中期中絶のリスクは?
中期中絶になった場合のデメリットとしては、処置をするのに3~4日程度の入院が必要になること、痛みや精神的苦痛を伴いやすいこと(無痛分娩を選択できる場合もあります)、費用が高額になることなどがあります。うまく陣痛が来ない場合には入院期間が延びるためスケジュールが読めないといったこともあります。
中期中絶は、必ず24時間の対応が可能な医療機関で、入院して処置を行うようにしましょう。
中絶手術の費用はどれくらいかかるの?
中絶は公的医療保険(健康保険)の適用外となるのが一般的で、自由診療として扱われます。そのため、医療機関によって費用が異なります。費用に関しては、事前カウンセリングや問い合わせで必ず確認することをおすすめします。
初期中絶の場合
・費用目安:10万円~20万円程度
・自由診療のため、実際は施設ごとに異なる
吸引法や掻爬法など手術方法によっても費用差があることもあり、日帰りで行う施設と、入院が必要な施設では入院費用の有無で差が生じてきます。
また、手術そのものは安いように見えても、事前の検査や診察料などが含まれていないケースももあるため、最初の受診時には総額がいくらになるのか確認するのが良いでしょう。
中期中絶の場合
・費用目安:40万円~80万円以上になることも
・入院を伴い、様々な処置が必要となるため、入院費なども加算される
○陣痛誘発のための薬剤費用
○入院中の看護や処置費用 など
中絶に関する公的支援について
自費診療のため、健康保険は適用されませんが、出産に関わる給付金の中には中絶の際にも適用されるものがあります。
ここでは、「妊婦支援給付金」と、「出産育児一時金」の2つの公的支援についてご説明します。自治体によって呼び方が違うことがありますので、詳細は自治体にお問い合わせ下さい。
1.妊婦支援給付金
今年の4月1日から開始された制度で、心拍が確認された妊娠に対し、妊娠の届出を行った場合に妊娠時、出産後に分け、面談とセットで給付される制度です。流産・死産・人工中絶でも、胎児心拍確認後であれば対象となります。
(妊産婦への伴走型相談支援と経済的支援の一体的実施(妊婦等包括相談支援事業・妊婦のための支援給付)という長すぎる支援制度です)
対象となる人:「胎児心拍が確認された妊娠」に対し、妊娠届出を行った方
申請期限 :権利の行使ができる時(心拍確認ができた日)を起算日として、2年
全国的には、一律10万円の給付(妊娠時に5万円、出産後、妊娠しているこどもの数×5万円)です。
自治体によっては、届出の際に医師による妊娠証明書、予定日を記載した診断書などを求める自治体もありますので、必ず自治体のホームページなどで確認のうえ申請しましょう。
2.出産育児一時金
公的医療保険加入者が妊娠12週以上で出産(人工中絶や流産も含む)した場合、1児につき原則50万円(産科医療補償制度加入施設では50万円、未加入施設では48.8万円)が支給される制度です 。中期中絶は、母体のリスクも高いため、入院管理下で行われることが多く、どうしても費用が高額になりますが、この制度を利用することで、実質的な自己負担をかなり軽くできます。
対象となる人:健康保険または国民健康保険に加入している方
申請期限 :申請期限は出産日の翌日から2年以内
産科医療補償制度に加入している医療機関で中絶を行った場合:50万円(=48.8万円+制度掛金1.2万円)
加入していない医療機関で中絶を行った場合:48.8万円
2つとも、申請が必要な制度です。
こども家庭庁の専用ページはこちら

中絶後の体と心のケア
中絶は身体的負担だけでなく、精神的負担も大きい可能性があります。術後の体調管理や心のケアをしっかり行うことが大切です。
体のケア
・術後の安静:初期中絶であっても、手術後数日は無理をしないで過ごしましょう。出血や痛みが続く場合は早めに再受診してください。
・感染予防:術後は子宮の入り口が開いている上に子宮内がデリケートな状態となっていて、感染リスクが高い状態になっています。処方された薬は指示通りに服用し、術後2~3週間ほどは性交渉は避けましょう。
・術後検診:手術から数日~数週間後に受診して、悪露(おろ、出産後に出てくる出血混じりの組織)の状況や子宮の戻り具合を確認します。必ず指示されたタイミングで受診して、経過観察をしっかり受けることが大切です。
心のケア
・カウンセリングの利用:中絶を決断するまでの経緯や手術そのものに対して、罪悪感や悲しみ、後悔などさまざまな感情を抱く方がいらっしゃいます。産婦人科や自治体の保健所などでカウンセリングを受けられる場合がありますので、一人で抱え込まず相談を検討してみてください。
・中期中絶後は体の変化に伴うケアも必要:特に中期中絶の場合は、娩出後におっぱいが張って母乳がでてくるなどの顕著な体の変化を経験する方もいます。(母乳を止める薬が処方されることが多いです)。
・パートナーや信頼できる人に相談を:妊娠・中絶は女性の心と体に多大な影響を与えます。パートナーにも精神的負担があることもあり、中絶の際のコミュニケーションはとても重要です。中絶の理由がどうあれ、理解してもらえない場合や相談しづらい状況もあるかもしれませんが、お互いに話すことで心の負担が軽くなることがあります。
・専門機関のサポート:医療機関やNPO法人など、中絶に関する相談窓口を設けている団体も存在します。精神的なサポートや情報提供を行っているところを探してみるのもよいでしょう。
・埋葬や供養も検討する:特に中期中絶の場合、前述の体の変化や、役所への届け出や埋葬の手続きなど、落ち着いた日常生活に戻るまでの時間が長くかかるので、辛い気持ちを引きずってしまう要素が多くあります。自分の気持ちを整理するためにも、埋葬や水子供養といった儀式の形できちんとお別れをしておくことも大切かもしれません。
まとめ:大切なのは、早めの受診と繰り返さないこと
中絶を選択する背景には、いろいろな事情があります。大事な事は、早めに受診すること、そして繰り返さないことです。手術について医師と話す際には、ぜひその後の避妊のことも相談してみましょう。
中絶の経験は女性にとって、身体的にも精神的にも少なからぬ影響を及ぼすもの。前述のように、週数が進むとリスクは高くなり、費用も精神的な負担も大きくなります。
もし生理が遅れている、妊娠初期のような症状があるなど、妊娠を疑う兆候がある場合は、すぐに妊娠検査薬を使ってハッキリさせましょう。
中絶を検討する場合は、早めに産婦人科を受診して正確な週数を把握し、自分やパートナーの考えも含めてカウセリングを受け、自分の気持ちを整理する時間を持ちましょう。将来のことを踏まえた相談ができるのが理想です。中絶を繰り返さないことがとても大事ですから、ピルやミレーナによる確実な避妊を行うようにしましょう。コンドームだけでは確実な避妊とは言えません。
・中絶手術が法的に許可されているのは妊娠21週6日まで
・妊娠11週6日までは「初期中絶」、妊娠12週0日~21週6日までは「中期中絶」
・中期中絶のほうが身体的リスクや費用面での負担が大きく、埋葬手続きも必要
・保険は原則適用外。費用は医療機関によって大きく異なる
・中絶後は身体的・精神的なケアも重要。術後検診やカウンセリングは大切に
中絶を繰り返さないためにピルやミレーナによる避妊を! コンドームは確実な避妊には含まれません。
【参考文献】
子ども家庭庁 総括研究報告書 経口妊娠中絶薬における人工妊娠中絶の実態調査及び適切な情報提供等に関する研究 日本産婦人科医会/中井章人
学校医と養護教諭のための思春期婦人科相談マニュアル 日本産婦人科医会
出生前診断と選択的中絶のケア 室月淳 メディカ出版
















