妊娠を考えたらやっておきたいこと(男性のヘルスチェック編)
「そろそろ赤ちゃんがほしいな」と思ったとき、多くの女性がまず自分自身の体づくりや準備に意識を向けるかもしれません。でも、実は妊娠を望むカップルにとって、男性の健康状態も同じくらい大切です。
近年の研究では、不妊の原因の約半分が男性側にあることがわかっています。
本記事では、妊活中の男性に向けて、妊娠のチャンスを高めるために男性が受けておきたい検査やワクチンについて、医療的な視点に絞って解説します。この機会に、パートナーの女性とともに、未来の赤ちゃんのために今できることを一緒に考えてみましょう。
日常生活におけるプレコンセプションケアのヒントについては、重見先生の記事も参考にどうぞ。
なぜ男性のヘルスチェックが大事なの?
妊娠において女性の体が果たす役割は非常に大きいですが、精子という命の半分は男性が担います。WHOの調査によれば、不妊の原因のうち、約半数は男性に何らかの要因があるとされています。
精子の数、運動率(動きの良さ)、形態(見た目の正常さ)などは、生活習慣やストレス、感染症、加齢、持病などによって大きく左右されます。なかには、精巣静脈瘤(精子の質を下げる静脈の異常)やホルモンの分泌異常など、本人が気づかない病気が原因になっているなど、事前に知って治療した方が良いこともあるのです。
ということで、妊活を始めるにあたっては、女性だけでなく、男性も「自分の体の状態を知る」ことからスタートすることがとても大切なのです。

まだまだマイナーな男性の妊活ドック。一体何をするの?
男性の妊活ドックは、女性のブライダルチェックほどメジャーではありません。不妊に影響する女性の病気、例えば子宮筋腫や子宮内膜症などが、月経量の増加や生理痛などの日常生活に直結する困難を伴う女性と違い、男性の不妊の原因の多くは日常生活に影響がないため、不妊になるまでわからないことが多いからです。
このため、普段から月経のコントロールや検診で産婦人科に通う機会のある女性と違い、妊活を始めてもなかなか子供ができない、となって初めて病院に足を運ぶという男性も多いです。
男性の検査では、精液検査をはじめ、触診や精巣のエコー検査などを行います。
1. 問診・診察(自覚症状や触診、病歴の確認)
性機能の状態、持病や過去の病気、手術歴、生活習慣などについて詳しく聞かれます。また、性行為に支障がないか、精液の異常を感じていないかを確認します。その後、精巣や陰嚢の状態を診察し、左右差や異常がないかどうかや、目に見えないトラブルの兆しがないかをチェックします。
2. 精液検査、ホルモン検査(採血)、精巣の超音波検査
精子の数、動き、形などを調べ、妊娠に必要な精子の質を評価します。これに加えて、採血によるホルモン検査で、脳と精巣がうまく連携できているかを調べます。さらに、陰嚢に器具を当てて超音波検査(エコー)を行うことで、見た目ではわからない精巣の血流や構造の異常をチェックします。
3. 必要に応じて遺伝学的検査や精巣生検なども
精液中に精子が見つからなかったり、原因が特定しづらいときには、遺伝子レベルの精密な検査が行われることもあります。また、精巣の中に精子が存在しているのかを直接確認するために、精巣から小さな組織を採取して調べる検査(生検)が行われることもあります。状況によっては、そのまま治療につながることもあります。

妊娠を望むなら避けて通れない基本の「精液検査」
男性の妊孕性(にんようせい。子どもを持つための身体的な能力やその力のこと)を客観的に知る方法として、まず行いたいのが「精液検査」です。
精液検査は、精子の数や運動率、正常な形をした精子の割合(形態正常率)などを調べる検査で、妊活を希望するカップルにおいて基本中の基本ともいえるものです。
検査は、泌尿器科や不妊治療クリニックなどで受けることができ、数日〜1週間ほどの禁欲後に自宅や施設内で採取した精液を顕微鏡で評価します。
ただし、精子の状態は体調や禁欲期間、ストレスなどによっても変動するので、1回きりの検査だけで判断せずに、数回検査を繰り返して傾向をみるのが一般的です。異常が見つかった場合には、生活習慣の改善や投薬による治療、場合によっては手術や顕微授精(卵子の中に細い特殊なガラス針を使って精子を注入する不妊治療)など、専門的な不妊治療のアプローチが提案されます。
【どうしても抵抗があるなら、最初は市販品で試すのも】
基本的には正しい診断のために医療機関の受診をおすすめしますが、どうしても抵抗があるという方は、スマホで精子を見ることができる精液検査キットが市販されています。
男性の不妊の原因にはどんなものがある?
自然な受精が起こるには、精子が自力で卵子にたどり着き、自ら卵子の殻を破って中に入る必要があります。しかし、精子の数が極端に少なかったり、動きが悪かったり、形が異常であったりすると、卵子にたどり着くことができず、受精が起こりません。自然な妊娠が難しいことがわかった場合には、最初から受精を手助けする不妊治療の選択肢を選んだ方が近道になるケースもあります。
男性の不妊の原因には、大きく分けると以下の3つに分類されます。つまり、性交そのものや、精子をつくり、届けるプロセスのどこかに「精子が受精に至れない」何らかの原因があるということになります。

① 精子をつくる機能が低下している「造精機能障害」
造精機能障害とは、精巣(睾丸)で精子がうまくつくられない状態のことです。要因はいくつかありますが、代表的なものをご紹介します。
精索静脈瘤(せいさくじょうみゃくりゅう)
精巣につながる静脈にコブのような膨らみができ、血液の流れが滞ることで、陰嚢内の温度が慢性的に上がってしまう病気です。精子は熱に弱く、わずかな温度上昇でも質が下がってしまうため、この状態が続くと精子をつくる力が落ち、不妊の原因となります。この病気は男性不妊の中では最も多いとされ、エコー検査や触診でわかります。
造精機能障害
精巣の働きが低下し、精子がうまく作れない状態を指します。精子の数が少なかったり(乏精子症)、まったくいなかったり(無精子症)、動きが悪かったり(精子無力症)といった形で現れます。原因は、染色体やホルモンの異常、過去に感染したおたふくかぜの後遺症、抗がん剤の影響などさまざま。精液検査で異常が見つかった場合は、血液検査でホルモンの状態を調べたり、遺伝子検査を行ったりして原因を探ります。
性腺機能低下症
精子や男性ホルモン(テストステロン)が十分につくられなくなる病気です。ホルモンは脳からの指令で精巣に働きかけて精子をつくる仕組みですが、加齢やストレス、肥満、糖尿病、脳の下垂体・視床下部の異常などがこの指令の流れを妨げてしまうことがあります。性欲の低下や疲労感を伴うこともあり、生活習慣の見直しによる治療や、必要に応じてホルモン補充療法が行われます。
② 性交時に勃起や射精がうまくできない「性機能障害」
性機能障害は、勃起や射精のメカニズムに問題がある状態です。性機能障害の定義は、「性欲や勃起、射精などの問題により,性交に関与する関心または能力が阻害された状態のこと」。大きくは勃起障害(ED=Erectile Dysfunction)、射精障害の2つに分かれます。
勃起障害(ED)
陰茎(ペニス)が十分に硬くならない、あるいは維持できず、性行為が難しくなる状態です。完全に勃起しない場合だけでなく、途中で萎えてしまういわゆる「中折れ」なども勃起障害に含まれます。
射精障害
射精障害の方は、射精がうまくできない、または射精しても精液が出ないといった状態で、射精までに時間がかかりすぎる遅漏、膣内では射精できない膣内射精障害、逆行性射精などが含まれます。膣内射精障害は、不適切なマスターベーションによって 過度に強い刺激に慣れてしまい、膣内で射精できないなど、予防できるものもあります。
逆行性射精
射精時、本来体外に出るはずの精液が、膀胱の中に逆流してしまう状態です。見た目には射精していないように見えますが、実際には膀胱の中に精子が流れてしまっているため、正しく射出されず、妊娠にはつながりません。治療は原因によって異なりますが、精子は尿の中に残ることがあるため、尿から精子を回収して人工授精に使用するといった方法も可能です。
③ 精子の通り道が詰まっていたり狭かったりする「精路通過障害」
閉塞性無精子症
精巣ではしっかり精子が作られているのに、通り道(精路)が詰まっていて体外に出てこられない状態を指します。射精される精液に精子が含まれていないため、一見「無精子症」と診断されますが、精巣内には精子が存在することがあります。原因には、生まれつき精管が欠けているケースや、クラミジアなどの感染症、過去の手術後の癒着などがあります。血液検査や生検により診断されます。
その他染色体異常・遺伝子異常
染色体や遺伝子に異常があり、そもそも精子をつくる情報が欠けていることもあります。
これらは、精液検査・ホルモンの血液検査・超音波検査・遺伝子検査などで複合的に診断されることが多く、早めに検査して知ることで、適切な治療や対策につながります。場合によっては、自然妊娠が難しいことがわかった場合には、最初から専門的な不妊治療をスタートした方が良いケースもあります。
このように、妊活において、男性の体のチェックも女性と同じくらい大切なのです。
性感染症は、パートナーと一緒に治療を
性感染症の中にも、妊娠に影響を及ぼすものがあります。男性の場合、症状がなくても感染していることがあります。性感染症はお互いにうつってしまうので、パートナーと一緒に妊活前にチェックし、治療を完了しておきましょう。
保健所でも匿名・無料で検査できますので、うまく活用するのも良いでしょう。
クラミジア
クラミジアは、男性には無症状のことが多い感染症ですが、精巣上体炎や尿道炎を起こし、精子の通り道が詰まる原因になったりします。女性に感染すると卵管閉塞などのリスクもあり、不妊や子宮外妊娠などの原因になることもあるので、妊活前に治療しておく必要があります。
淋菌
淋菌もクラミジア同様、男性は症状がないことが多い病気ですが、男性の精路に炎症を起こしたり、精子の通過障害につながる恐れがあります。
妊活前に知っておけば、対処もできる
妊活ドックで、これらのような不妊の要因が確認できた場合、適切な治療を行うことで精子の質を改善し、妊孕性を高められる可能性があります。
例えば、男性不妊の中でも最もよく見られる原因のひとつである精索静脈瘤の場合、拡張した静脈を縛ったり、カテーテルを用いて血管を閉塞させる手術を行うことで、精子の濃度・運動率・形態のいずれか、あるいは複数が改善することが報告されています。
また、医学的な介入をすることで自然妊娠の可能性が高まることもありますし、検査で自然妊娠が難しい要因が見つかった場合には、人工授精や体外受精への早めの移行を検討する余地が生まれます。
妊活を考える中で、男性にも「検査を受け、必要ならば治療をする」という選択肢があることを、ぜひ知っておいてください。
パートナーと赤ちゃんを守る抗体検査とワクチン
妊娠中に感染すると胎児に影響を与える病気の中には、妊婦本人だけでなくパートナーの男性が「ウイルスを持ち込んでしまう」ことで感染するものがあります。風疹や麻疹(はしか)は、その代表例です。
ここでは、妊娠中のパートナーや赤ちゃんを家庭内感染から守るために、妊活を考える男性に接種を検討していただきたいワクチンをいくつかご紹介します。
麻疹・風疹混合ワクチン(MRワクチン)
とくに風疹ウイルスは、妊娠初期の女性が感染すると、胎児に先天性風疹症候群(難聴・心疾患・白内障など)を起こすことがあり、日本でも流行が問題となりました。そのため、男性も妊活にあたり風疹の抗体があるかどうかを事前に血液検査でチェックし、抗体が不十分であれば風疹ワクチン(MRワクチン)を接種しておくことが、パートナーと赤ちゃんを守ることにつながります。
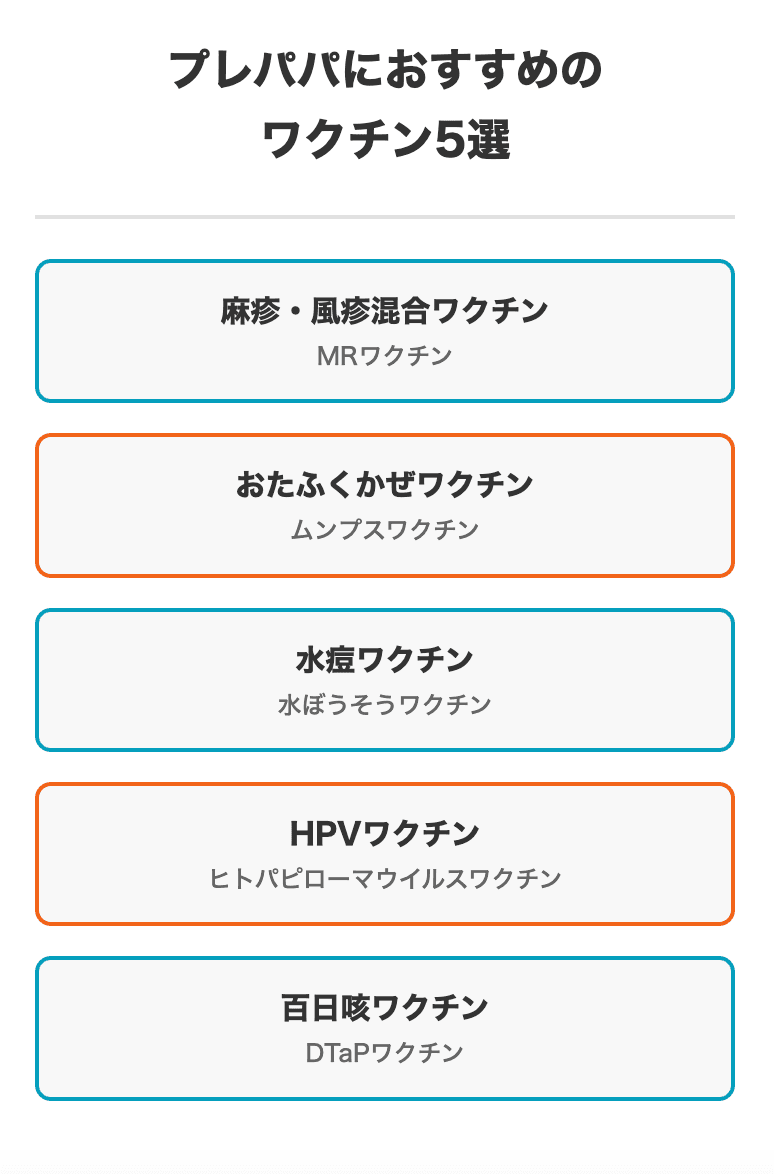
おたふくかぜ(ムンプス)ワクチン
おたふくかぜ(ムンプス)は、成人男性が感染すると精巣炎を引き起こす可能性があり、将来の不妊の原因になることもあります。特に1回しかワクチンを受けていない人は、2回目の追加接種が望ましいとされています。
水痘(水ぼうそう)ワクチン
水痘(水ぼうそう)は「子どもの病気」というイメージがありますが、大人がかかると重症化しやすくなります。妊婦さんが感染した場合には、生まれた赤ちゃんに異常が起こるリスクもあるため、家庭内感染を防ぐために、パートナーも接種がおすすめです。
HPVワクチン
HPV(ヒトパピローマウイルス)ワクチンも近年、男性への接種が推奨されています。HPVは子宮頸がんの原因として知られ、若い女性が定期接種の対象になっていますが、実は男性もパートナーへの感染源となり得ます。また、男性自身も肛門がんや咽頭がん、陰茎がんなどの予防につながります。妊活に限らず、将来の健康とパートナーを守るためにも、若いうちに接種しておくのがおすすめです。
※定期接種の対象者は、12歳~16歳となる日の属する年度の末日(3月31日)までの期間内で公費で接種することができます(小学校6年生〜高校1年生相当の女子が対象)
百日咳ワクチン
百日咳は「軽い風邪」と思われがちですが、生後まもない赤ちゃんが感染すると重症化しやすく、呼吸が止まることもあります。赤ちゃんはまだワクチンを接種できないため、周囲の大人が感染源にならないよう、パートナーの接種が望ましいです。
また、インフルエンザや新型コロナウイルスなどの流行する感染症についても、妊娠中の女性の重症化を防ぐために、ご家族での接種が望ましいです。
まとめ:男性こそ、妊活の第一歩は「知ることから」
男性の精子は卵子と違って新たに作られることが知られているため、これまで男性の不妊やプレコンセプションケアはあまり注目を集めてきませんでした。
妊活=女性が頑張るもの、というのはもう過去の話。いまや妊活は、夫婦やパートナー同士が一緒に取り組む時代です。「男性のプレコンセプションケア」は、妊娠率を上げるだけでなく、赤ちゃんの命を守り、未来の家族を育てていくための大切な準備です。
「自分が原因かもしれない」と思うことがつらかったり、恥ずかしさから、検査に対して抵抗を示す男性も少なくありません。男性の検査は、あまり妊活ドックとは呼ばれず、「男性不妊検査」などといった、どちらかといえばネガティブなネーミングなのも影響しているのかもしれません。
でも妊娠は「ふたりの力」で成り立つもの。検査を受けることそのものが、家族としての第一歩ともいえるのではないでしょうか。
精液検査、感染症やホルモンのチェック、必要なワクチンの接種など、どれも妊活前の時期にできる大切な準備です。ぜひ、パートナーと一緒に話し合って、一歩ずつ準備を進めていきましょう。
【参考文献】
プレコンセプションケア 荒田尚子 水戸麻子 岡崎有香,メジカルビュー社,2024
日本泌尿器科学会HP
日本生殖医学会HP
ED診療ガイドライン 日本性機能学会、日本泌尿器科学会
男性不妊症診療ガイドライン2024年版 日本泌尿器科学会 編、日本生殖医学会 後援,メディカルレビュー社,2024















