気になるキーワード:がん検診
なぜ「子宮頸がん」は推奨で「子宮体がん」は違うの? 知っておきたい、がん検診のルールと賢い選び方
カテゴリー:子宮・卵巣・性器の病気
会社や自治体から届く「がん検診のお知らせ」。子宮頸がんや乳がんは「〇歳になったら受けてください」と推奨されているのに、子宮体がんや卵巣がんについては案内が入っていないことがほとんどです。
「同じ女性特有のがんなのに、なぜ扱いに差があるの?」と疑問に思ったことはありませんか? 実は、国が「がん検診」を推奨するには、非常に厳しい条件をクリアする必要があります。
今回は、がん検診の推奨基準がどう決められているのか、そして私たちは自分に必要ながん検診をどう選べばいいのかを解説します。
がん検診には「対策型」と「任意型」の2種類がある
がん検診は、「対策型」と「任意型」の大きく2種類に分かれています。まずはこの違いを理解することが、がん検診を知る第一歩です。
対策型検診(=国・自治体が推奨する検診)
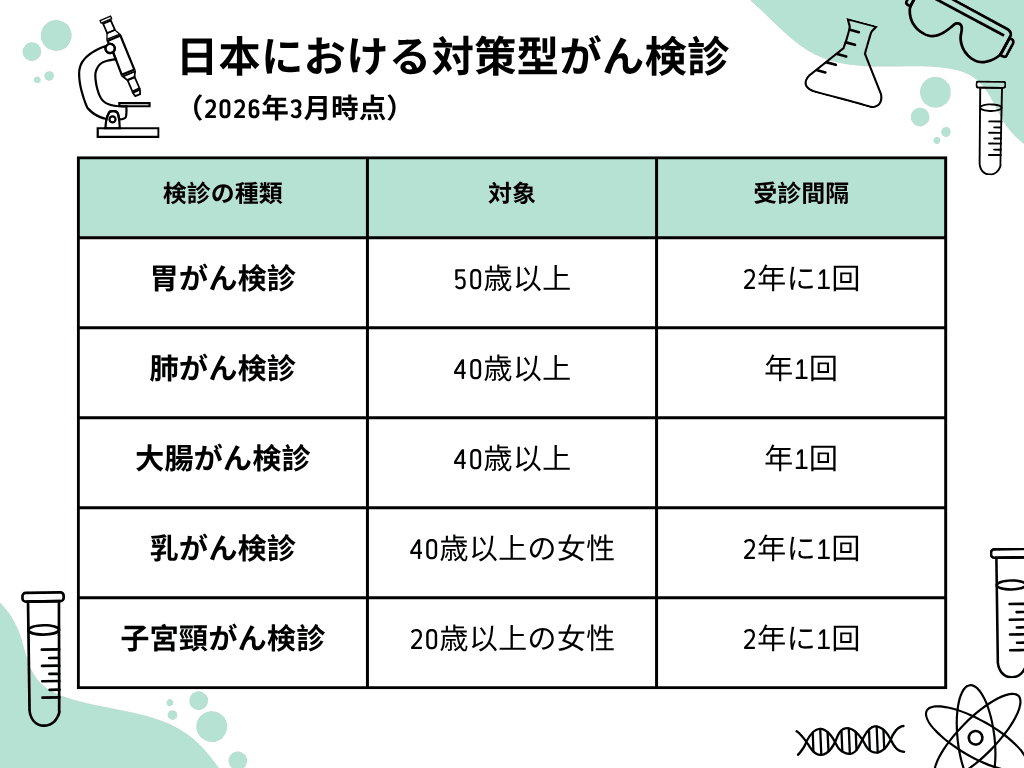
国や自治体が費用の一部または全部を負担し、対象年齢の住民全員に積極的に受診を呼びかける検診です。「健康増進法」という法律に基づいて実施されており、自治体からはがきや案内が届いたり、職場の健康診断にセットで組み込まれていたりするので、受けたことがあるという人もいるでしょう。検診の費用も、自治体や健康保険組合が負担してくれることにより、無料〜数百円程度とほとんどかからずに受けられることが多いです。以下の5種類(胃がん、大腸がん、肺がん、乳がん、子宮頸がん)が該当します。
任意型検診(=個人の判断で受ける検診)
「任意」とは、「自由な判断(意思)に任せる」ことです。つまり、国の推奨リストには入っていないものの、人間ドックなどで個人が自分の意思によって受ける検診のことを指します。子宮体がん検診、卵巣がん検診(腫瘍マーカー・超音波)、前立腺がん検診(PSA)などが代表的です。
「対策型でないのだから、信頼性が低いのかもしれない」と心配になるかもしれませんが、それは無用です。対策型と任意型の違いは「検査の質や信頼性の差」ではなく、「国が全員に推奨できるだけのエビデンスがあるかどうか」の差なのです。

国が「全員受けて!」と推奨するための厳しい条件とは?
国が、対策型検診として国民全員に「受けて!」と推奨するからには、それなりの根拠が必要となります。その基準は、思っている以上に厳しいものです。
対策型検診として採用されるには、主に以下の条件を満たす必要があります。
① その検診を受けることで、対象集団全体の
「死亡率が下がる」という科学的根拠があること
がん検診の目的というと、「早期発見すること」が思い浮かぶかもしれません。たしかにそれは大事なポイントですが、国として推奨するには、「がんを早期発見できる」というだけでは不十分です。さらに進んで、「その集団全員が検診を受けた結果がんによる死亡率が統計的に有意に減る」というエビデンス(科学的根拠)をそろえる必要があります。ただ、それを示すには、大規模な無作為化比較試験(RCT)や長期にわたる疫学研究が必要で、簡単には揃えることができません。これが、対策型がん検診として採用する際に、もっとも重要かつ、もっとも難しい条件です。

② 検診による「利益」が「不利益」を上回ること
がん検診には、「発見して治療できる」というメリット(利益)だけでなく、デメリット(不利益)も存在します。具体的には以下の通りです。
偽陽性:実際にはがんではないのに「異常あり」と判定され、不必要な精密検査や手術を受けてしまうリスク
過剰診断:治療しなくてもよかったがんを見つけて、不必要な治療をしてしまうリスク
検査そのものの身体的負担:痛み、被ばく、感染リスクなど
「全員に検査を受けさせることで、むしろ害を受ける人の方が多くなるかもしれない」という事態は、医療倫理的に避けなければなりません。対策型検診では、この「利益と不利益のバランス」も厳しく審査されます。
③ 費用対効果があること
限られた医療資源を最大限に活かすため、費用対効果の観点も重要な判断基準になります。どんなに優れた検診でも、一人あたりの受診に数百万円かかるような場合は、おいそれと「受けて」とは言えません。受診の費用が高すぎないことも大切です。

Photo:PIXTA
ほかには、全国各地でほぼ同じ内容の検診が受けられるかどうかも、ポイントとなります。
これらの高いハードルを乗り越えた検診だけが、「みんなに受けてほしい」対策型として国のお墨付きを得られるのです。
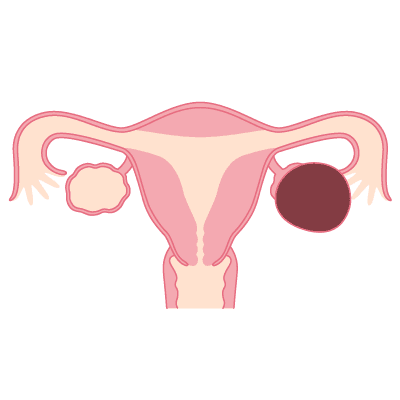
なぜ「子宮体がん」は対策型検診ではないの?
ここまで読むと、「子宮体がん検診が対策型に入っていない理由」が見えてきます。
子宮体がんは、日本でも増加傾向にある重要ながんです。早期発見できれば有効な治療法もありますが、全員に推奨されない理由は、主に2つあります。
理由①:「無症状の全員に検診をしても、
死亡率を下げるという確実なデータがない」
現時点では、無症状の女性全員に子宮体がん検診(内膜細胞診)を実施することで、集団全体の死亡率が下がるという大規模な科学的証拠がありません。
子宮体がんは「不正出血」(閉経後の出血や、月経とは異なるタイミングでの出血)という自覚症状が比較的早期に現れるため、「症状が出てから受診する」というルートで十分に早期発見が可能なケースが多いのです。つまり、全員に定期スクリーニングをしなくても、症状ベースでの受診で対応できると考えられています。
理由②:「検査の不利益が
利益を上回る可能性がある」
子宮体がん検診(内膜細胞診)には、先ほど触れたような強い身体的苦痛が伴います。特に閉経後の方や未産婦の方では、頸管が細くなっているため痛みが非常に強くなる場合があります。
さらに、偽陽性の問題もあります。「異常あり」と判定されて精密検査(組織診)を受けた結果、実際にはがんではなかった——というケースも一定数起こり得ます。精密検査にも痛みや出血のリスクがあり、また「がんかもしれない」という精神的ストレスも無視できません。
これらの「不利益」が、全員にスクリーニングを実施する「利益」を現時点では上回ると判断されているため、国の対策型検診からは外れています。

Photo:PIXTA
「対策型ではない=何もしなくていい」ではない!
症状がある場合は「検診」ではなく「診療」へ
誤解しないでいただきたいのですが、「子宮体がん検診は対策型じゃないから、気にしなくていいんだ」というわけではありません。
全員への定期検診よりも「症状が出たら必ず受診する」ほうが、子宮体がんにとって現時点では正しいアプローチだというだけで、「不正出血などの症状が出ても放っておいていい」という意味ではありません。
整理すると、次のようになります。
▶ 無症状で、リスク要因がない場合
→ 毎年の子宮体がん検診は「必須ではない」。受けたい場合は任意型検診として自己負担で受けることができます。
▶ 不正出血などの症状がある場合
→ これは「検診」ではなく「診療(保険診療)」の対象です。婦人科を受診し、保険を使って検査・診断を受けてください。
▶ 肥満、ホルモン系の既往歴、家族歴など高リスク要因がある場合
→ 主治医と相談の上、個別に検診の必要性を判断してもらいましょう。
「検診」と「診療」は、似ているようで異なる概念です。検診は「健康な人を対象に、病気を早期発見するために行う検査」。診療は「症状のある人が、病気の診断・治療のために行う医療行為」。そして、症状がある場合に診療として受ける検査には、健康保険が適用されます。
不正出血がある方が婦人科を受診することは、「自分のお金で任意型検診を受ける」のではなく、「保険診療として当然受けるべき医療」です。この違いを覚えて、適切な受診につなげましょう。
Photo:PIXTA
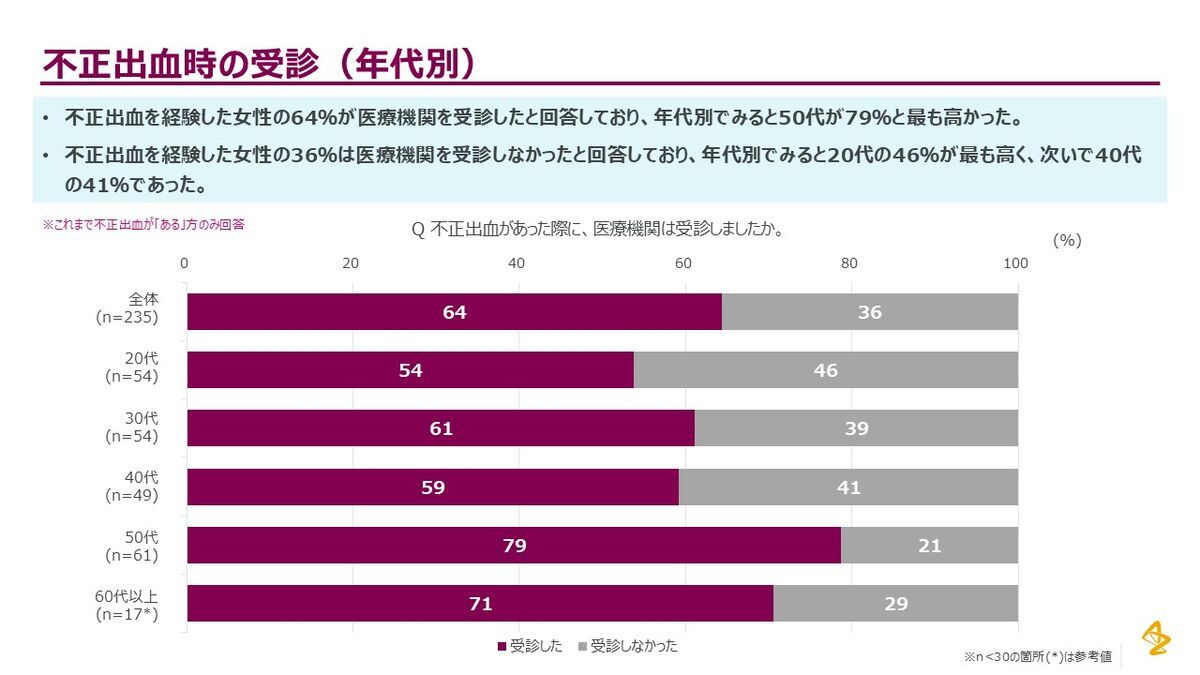
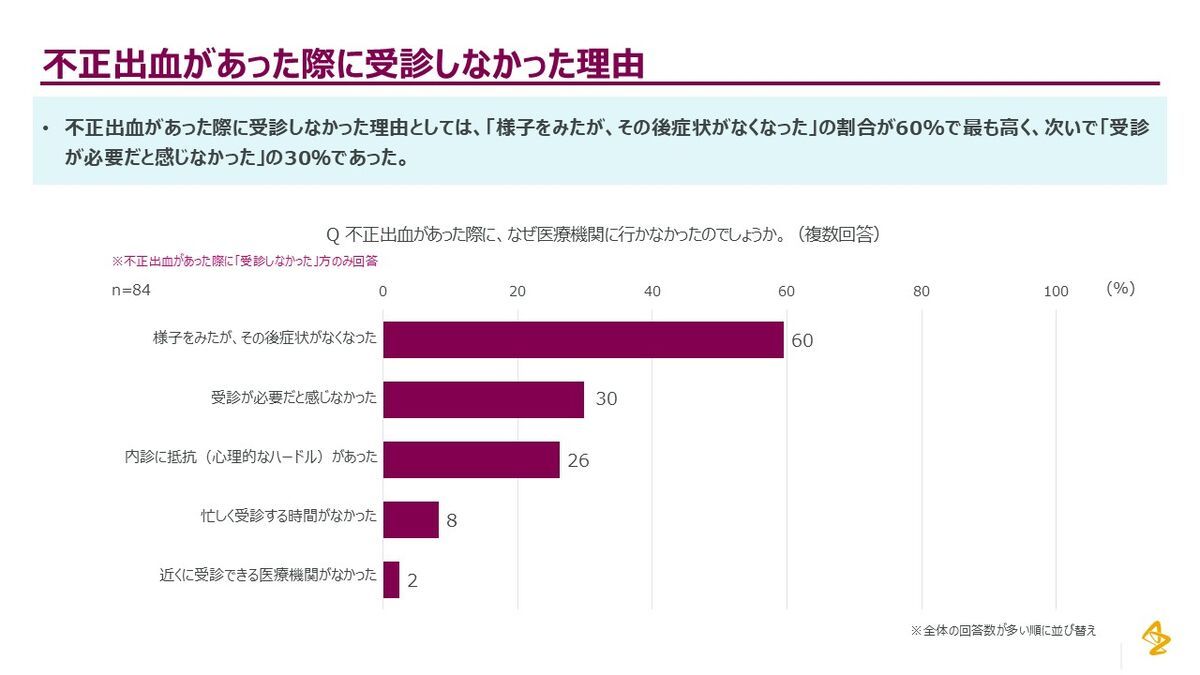
ちなみに、アストラゼネカが2025年に実施した一般女性1,000名への調査では、不正出血を経験した女性のうち36%が医療機関を受診していなかったことが明らかになっています。受診しなかった理由のトップは「その後症状がなくなったから」(60%)、次いで「受診が必要と感じなかった」(30%)でした。
アストラゼネカ株式会社 公式リリースより引用,
https://www.astrazeneca.co.jp/media/press-releases1/2025/202510063.html
アストラゼネカ株式会社 公式リリースより引用,
https://www.astrazeneca.co.jp/media/press-releases1/2025/202510063.html
「症状が消えたから大丈夫」ではありません。出血が一時的に止まっても、原因が解消されたわけではありません。症状ベースでの受診が「正しいルート」である以上、そのルートを自分でふさいでしまわないことが何より重要です。
また、ご自身の不安が大きい方や、リスク要因を持っている方が、「安心のために任意型がん検診に受けたい」と考えることは決して悪いことではありません。その際は、検診の意義と限界(偽陽性のリスク、痛みなど)を理解した上で、納得して受けることが大切です。
正しい知識(リテラシー)で、不安と無駄な痛みをなくそう

Photo:PIXTA
今回の内容を整理しておきましょう。
がん検診の2種類
・対策型検診:国・自治体が推奨。「死亡率を下げるエビデンスがある」という厳しい条件をクリアした検診
・任意型検診:個人の判断で受ける検診。推奨されていないことは「信頼性が低い」ことを意味しない
子宮体がんが対策型でない理由
・無症状の全員にスクリーニングをしても死亡率低下のエビデンスが現時点でない
検査の痛みや偽陽性など「不利益」が全員への実施の「利益」を上回る可能性がある
正しいアクション
・無症状・低リスクなら、毎年の検診は必須ではない
・不正出血があれば、すぐに婦人科へ(保険診療として!)
・高リスクの方は主治医に相談
「なんとなく怖いからとりあえず全部受けておく」という姿勢も方法の一つですが、本来なら必要がなかった痛みや不安、費用を全て請け負うという面も併せ持つことになります。自分にとって本当に必要な医療を賢く選び取れるようになることを目指してみませんか。
【参考文献】
・“がん検診の考え方:[国立がん研究センター がん対策研究所]”, https://canscreen.ncc.go.jp/kangae/index.html. Accessed 21 March 2026.
・“有効性評価に基づく子宮頸がん検診ガイドライン2019年度版:[国立がん研究センター がん対策研究所]”, https://canscreen.ncc.go.jp/guideline/shikyukeigan.html. Accessed 21 March 2026.
・“アストラゼネカの子宮体がん患者調査、診断前に経験した自覚症状のトップは不正出血”, https://www.astrazeneca.co.jp/content/az-jp/media/press-releases1/2025/202502031.html. Accessed 21 March 2026.
・“アストラゼネカの一般女性に対する乳がん・婦人科がん調査、42%が乳がん検診・婦人科検診を「受けたことがない」と回答“,https://www.astrazeneca.co.jp/media/press-releases1/2025/202510063.html,Accessed 31 March 2026.
山本尚恵
医療ライター。東京都出身。PR会社、マーケティングリサーチ会社、モバイルコンテンツ制作会社を経て、2009年8月より独立。各種Webメディアや雑誌、書籍にて記事を執筆するうち、医療分野に興味を持ち、医療と医療情報の発信リテラシーを学び、医療ライターに。得意分野はウイメンズヘルス全般と漢方薬。趣味は野球観戦。好きな山田は山田哲人、好きな燕はつば九郎なヤクルトスワローズファン。左投げ左打ち。阿波踊りが特技。