分娩時の医療介入とは?種類・リスクを正しく知り「納得のお産」につなげる
出産を控えた妊婦さんが抱く不安のひとつに、「もしお産が順調にいかなかったら、どんなことが行われるのだろう?」というものがあります。
SNSや雑誌などでは、「自然なお産」や「医療介入の少ないお産」が理想とされることも多く、「医療介入=よくないこと」というイメージを持っている方も少なくありません。
でも現実のお産では、「医療介入なしでは、赤ちゃんとお母さんの安全や命を守れない」状況になってしまうことがあります。
たとえば、お母さんの陣痛が弱く、分娩が長引いて赤ちゃんが苦しくなってしまうなど、分娩に伴う医療行為は、その場の状況に応じて、赤ちゃんやお母さんの安全や健康を守るために行われます。
この記事では、分娩時の医療介入の内容とその意味を、わかりやすく解説します。
医療介入はなぜ必要なの? お産の医療行為
医療介入とは「母子の安全を守るための医療行為」
お産は本来、ヒトの自然な生命の営みです。
多くのお産は、赤ちゃんが生まれるタイミングになったら、自然に体が反応し陣痛が起こるようになっていますが、分娩中には想定外のことが起こることがあります。陣痛が弱くなってお産が進まなかったり、お母さんが疲れきってしまい、お産が止まってしまうことも。
医療介入とは、こうしたトラブルの際に、母子の安全を守ることや、お産を安全に進めることを目的に医療的な処置を行うことを指します。
薬や器具を使うこともあれば、医師や助産師が手を添えることもあります。
低リスク妊娠でも介入が必要になることがある
「妊娠中のリスクを評価した研究」などによると、低リスク妊娠でも分娩中に状態が変化することは珍しくありません。
代表的な医療処置である帝王切開を例にとると、日本の帝王切開率は分娩全体の約20%程度、つまり5人に1人が手術によって生まれており、特に統計は取られていないお産の現場での医療処置(会陰切開や器械分娩など)を含めると、もっと多いことになります。
なお、いわゆる「自然なお産」の流れに関しては、こちらの記事でも解説しているので、ぜひ読んでみてください。
妊婦健診では特に問題なく経過が順調でも、お産の本番が近づけばまた別の話です。必要に応じて薬で陣痛を促したり、赤ちゃんの心拍モニター(CTG:赤ちゃんの心拍や陣痛の強さを計る機械)に変化が見られる場合や、母体の体力が限界に近づいたときには、吸引分娩や帝王切開などが選択されることもあります。
「できるだけ自然に」と「安全に」はバランスが大事
もちろん、多くの女性が「できるだけトラブルなく自然に産みたい」と願うのは当然のことです。これは医療者も同じで、「最小限の介入で最大限の安全を確保する」ことを目指しています。
実際、お産に立ち会う医療チームは、常に「いま介入が本当に必要かどうか」を慎重に見極めるようにしています。分娩の経過を観察しながら、自然の力で進む可能性があれば待ち、必要なときにのみ医療を加える、それが現代の産科医療の基本的な考え方です。
一覧でわかる分娩時の主な医療介入の種類と内容
さて、ここからは、分娩時によく行われる代表的な医療行為について、「何をするのか」「どんなときに必要になるのか」を整理してみましょう。
実際の分娩の流れに沿って順番に解説していきます。
これを知っておくことで、いざという時にも「今自分がどんな状況なのか」「なぜ必要なのか」が理解しやすくなると思います。
① 陣痛を促す・強める(陣痛誘発・促進)
目的:お産を進めるために陣痛を起こす・強める
陣痛誘発や促進は、内服薬・点滴や腟内に入れる薬(プロスタグランジン製剤・オキシトシン製剤)、または「バルーン」と呼ばれる水風船のような器具を使って行います。
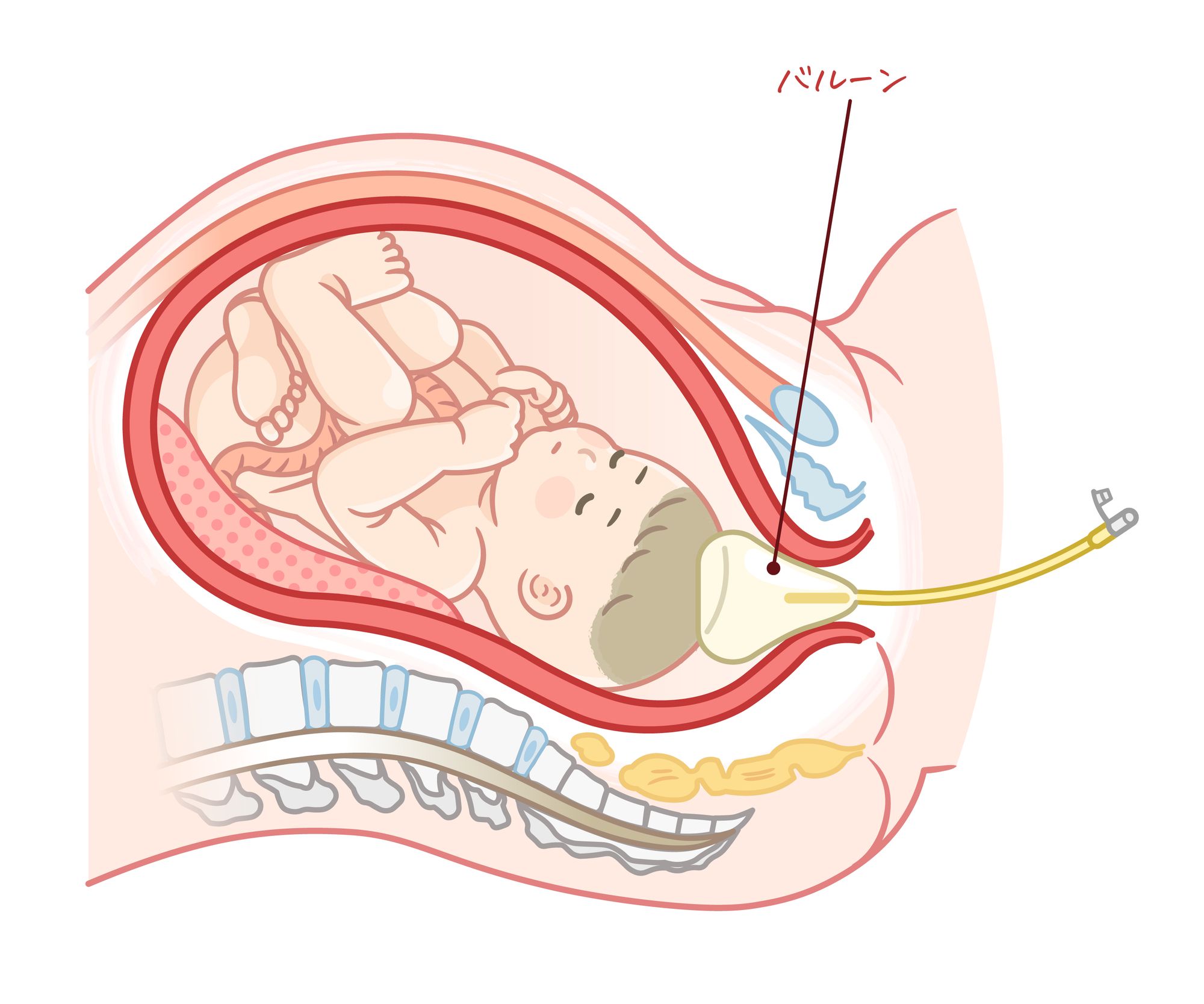
例えば、予定日を1週間以上過ぎても陣痛がこない場合(予定日超過)や、破水してから長時間経っても陣痛が始まらない場合(前期破水)、あらかじめスケジュールを組んで行う、計画的な分娩などに行われます。
また、陣痛が弱く長引いて母体が疲れ切ってしまう「微弱陣痛」のときにも、促進剤を活用してお産を進めることがあります。
② 破水をさせる(人工破膜)
目的:陣痛を促したり、分娩の進行を早めるため
「人工破膜(じんこうはまく)」とは、医師が内診や器具を使って卵膜(赤ちゃんを包む膜)を意図的に破る処置のことです。
普通は、自然に「破水」してからお産が進むことが多いのですが、陣痛が弱いときや分娩の進行が停滞しているときに、人工的に破水させることで陣痛が強まりやすくなります。
処置自体は痛みを伴わず、数秒〜1分ほどで完了します。
破水後は感染を防ぐために、清潔な環境で分娩を進めていきます。
③ 排尿を助ける(導尿、カテーテル)
目的:膀胱がふくらみすぎてお産を妨げないようにするため
分娩中、とくに無痛分娩で麻酔が効いている時には、下半身の感覚が鈍くなることで尿意を感じにくくなることがあります。
また、分娩が長引くと膀胱に尿がたまり、赤ちゃんの頭が下がりにくくなることも。
そんなときは、細い管(カテーテル)を膀胱に一時的に入れて尿を出す「導尿」を行います。処置自体は短時間で終わり、強い痛みはないことが多いです。
出産後も、麻酔が残っている場合や帝王切開後には一時的に留置カテーテルを使うことがあります。導尿は安全にお産を進めるために行われる一般的な処置で、多くのお産で行われます。
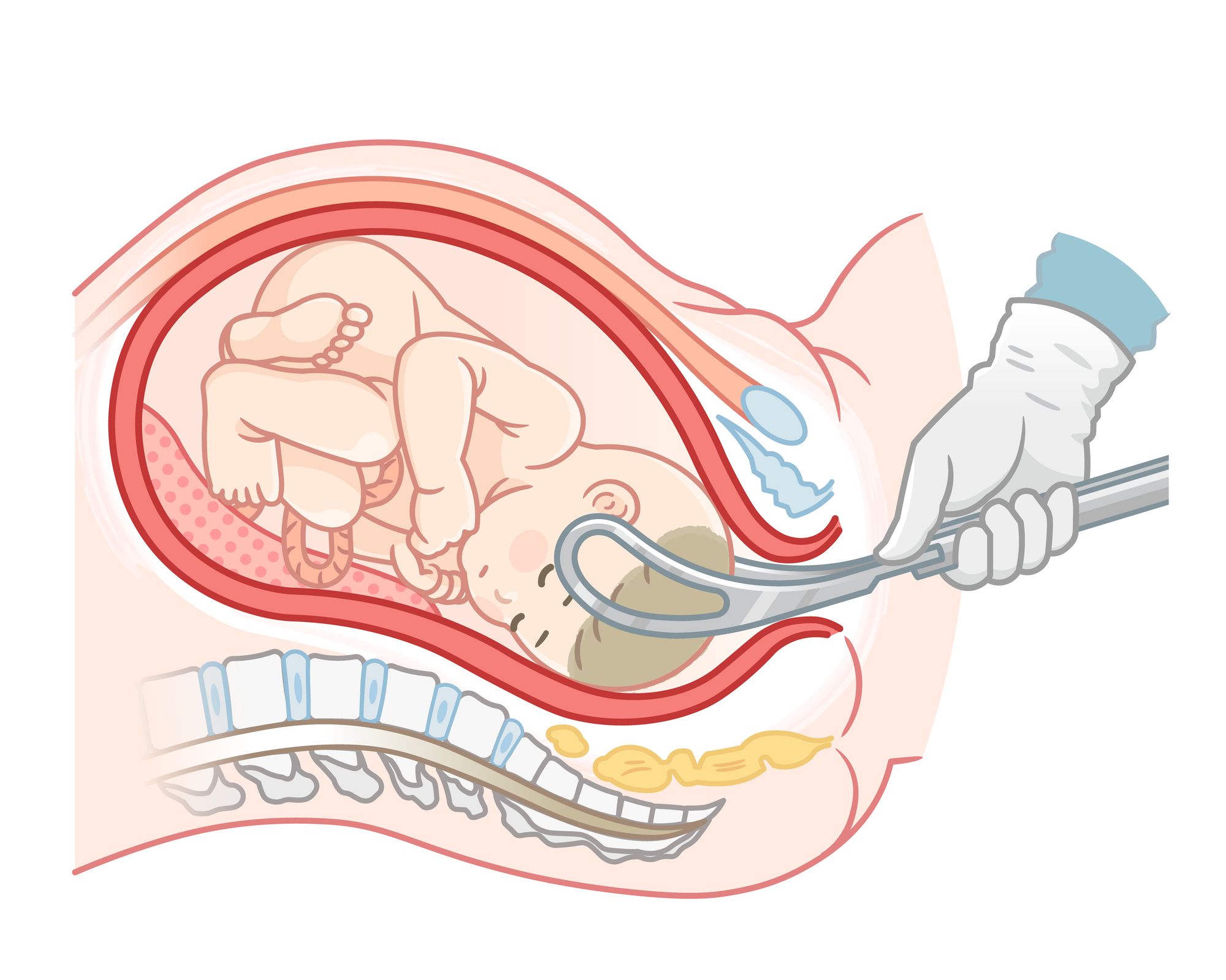
④ 赤ちゃんの通りを助ける(吸引分娩、鉗子分娩)
目的:赤ちゃんを早く安全に出すため
陣痛が続いても赤ちゃんがなかなか出てこない「分娩停止」や、胎児の心拍が下がる「胎児機能不全」のときなどに行われます。
吸引分娩は、その名の通り、赤ちゃんの頭にカップをつけて陰圧で引き出す方法、鉗子分娩は、専用のへらのような器具(鉗子)を使って赤ちゃんの頭をつかみ、引き出す方法です。
どちらも、医師がタイミングを見極めながら慎重に行います。
軽い頭のむくみや赤いあとが残ることがありますが、多くは数日で消失します。
⑤ 産道を広げる(会陰切開)
目的:急な裂け目(裂傷)を防ぎ、赤ちゃんを安全に出すため
赤ちゃんが出てくるとき、腟の入り口は大きく引き伸ばされます。出口が急に広がると「会陰(えいん)」と呼ばれる腟と肛門の間の部分(いわゆる、Iゾーン)が裂けてしまうことがあります。
そのため、赤ちゃんの頭が大きい場合や、吸引・鉗子分娩を行う場合には、医師があらかじめ小さく切開してスムーズに通れるように処置をします。
わざわざ切るの?!と思うと怖いかもしれませんが、あらかじめ切開し、この裂け目を安全な場所に、まっすぐ作ることで、縫合しやすく、傷の治りを早くする意味があるのです。
会陰切開は「必要なときに行う医療行為」として個別に判断されています。産婦人科医からの視点からみた会陰切開の記事はこちら。
⑥ お産の痛みを和らげる(無痛分娩、和痛分娩)
目的:お産の痛みの軽減と母体の安定
背中から細い管(カテーテル)を入れて麻酔薬を入れ、下半身の痛みを抑える方法です。
無痛分娩や和痛分娩の定義の違いはこちらの記事をどうぞ。
基本的には下半身のみの麻酔なので、会話ができるように意識はあり、お母さんも頑張っていきみ、赤ちゃんを娩出する必要があります。麻酔薬の量を細かく調整しながら行うため、安全性は高いです。実際にお産の痛みがどれくらい軽減するかは、個人差があります。
⑦ 手術による分娩(予定帝王切開、緊急帝王切開)
目的:自然分娩が難しいときに安全に赤ちゃんを出す
赤ちゃんが逆子の場合や、前回の帝王切開後の分娩、胎盤が子宮の出口をふさいでいる「前置胎盤」などのときには、あらかじめ帝王切開が計画されます。
また、分娩の途中で赤ちゃんの心拍が下がったり、陣痛が止まって進まなくなったりした場合には、すばやく赤ちゃんを外に出す必要があるため、「緊急帝王切開」に切り替えることもあります。
⑧ 産後の出血を防ぐ(子宮収縮薬)
目的:産後の大出血を防ぐため
赤ちゃんが生まれたあと、子宮がしっかり収縮しないと「弛緩(しかん)出血」という大量出血を起こすことがあります。
それを防ぐために、分娩直後には子宮を押して収縮を促したり、「オキシトシン」などの子宮収縮薬を投与します。
これはほぼすべての出産で行われる、お母さんを守るための大切な医療介入です。
⑨ 胎盤を取り出す(胎盤娩出、胎盤用手剥離)
目的:胎盤が自然に剥がれないときに出血を防ぐため
赤ちゃんが出たあと、通常は数分〜10分ほどで胎盤が自然に剥がれて出てきますが、まれに、胎盤が子宮の壁にくっついて剥がれない(胎盤遺残・癒着胎盤など)ことがあります。
そのままにすると子宮の収縮を邪魔したり、大出血を起こすので、まずはお腹を押したりへその緒を引っ張ったりして胎盤を出します。
それでも出てこずに出血が増えたりした場合は、医師が清潔な手袋をして子宮内に手を入れ、手で胎盤を慎重に剥がす処置(胎盤用手剥離)を行うこともあります。強い痛みが起こるため痛み止めを投与したり麻酔下で行うことがあります。
知っておきたいメリットとリスク(デメリット)は?
これらの介入はもちろん医療行為ですから、「メリット」と「リスク」の両方があります。
「医療行為=怖いもの」というイメージがありますが、どんな利点と注意点があるのかを事前に知っておきましょう。妊娠中には、まったくリスクがなかった方でも、これらの医療行為が急に必要になる可能性があります。
ここでは、代表的な処置ごとに、メリットデメリットを整理してみます。
医療介入の種類ごとの、主なメリット・リスク比較表
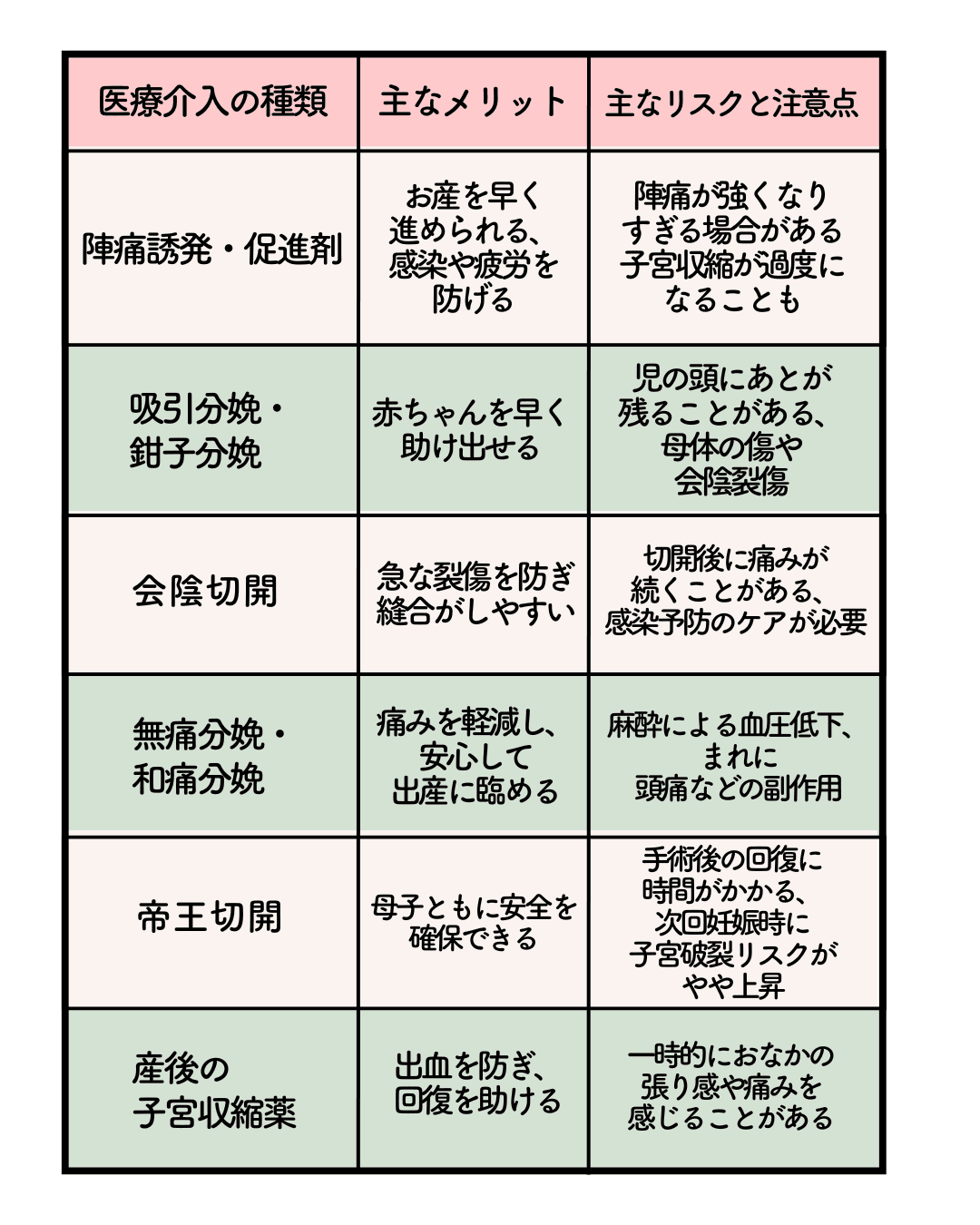
多くの処置は、「行うことで得られる安全性のほうが、リスクを上回る」と判断されたときに行われます。つまり、医療行為だからといって危険を伴うわけではなく、「リスクを理解し、安全に行う」ことこそが重要なのです。
厚生労働省の調査によれば、日本の妊産婦死亡率(出産に関連する母体の死亡)は世界的にもかなり低い水準(出生10万対2〜3人前後)にあります。
日本でこの世界トップクラスの周産期医療水準が保たれている背景には、こうした医療介入が適切なタイミングで行われていることが大きく関係しているのです。
安全なお産を支える仕組み(「最小介入・最大安全」のために)
医師も、できるだけ自然の経過を尊重しつつ、必要なときに、最も安全な形で介入を行うようにしています。
そのための安全体制が整っていることも、現代の医療の特徴です。
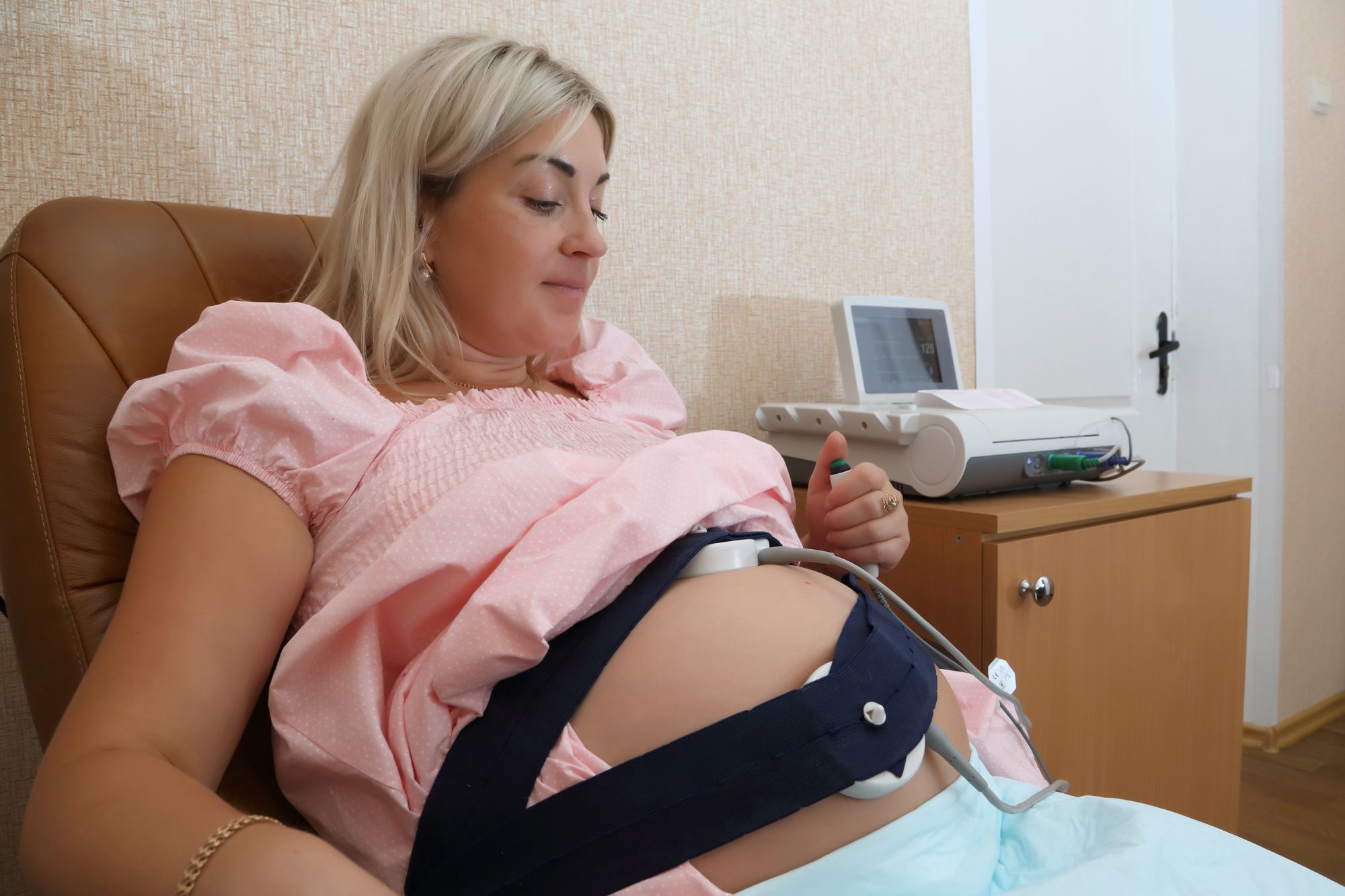
赤ちゃんを監視するためのモニター(CTG:胎児心拍モニタリング)
お産の経験がある人は、おなかにベルトのようなものを巻かれた記憶があるでしょうか。多くの分娩施設では、このベルトを使って赤ちゃんの心拍をモニターします。
これは、赤ちゃんが苦しくなっていないかをリアルタイムで確認するためのもので、医師や助産師が常にモニターをチェックしています。
赤ちゃんの心拍や陣痛の強さをグラフで見ておくことで、異常が見られた場合にはすぐ対応できるようにする役割があります。
実は重要な意味がある点滴
分娩中に行われる点滴には、いくつかの意味があります。
たとえば、急に血圧が下がったときや、緊急に薬剤を投与する必要が出たときにすぐ対応できるようにすることや、脱水や体力の低下を防ぐ目的もあります。
静脈ラインを確保しておくことを、医療用語で「ルートを確保する」と言います。この針があることで、万が一の時に薬剤の投与、場合によっては輸血などをスムーズに行うことができるのです。
妊娠中からできる準備と心構えは?
どんなに経験を積んだ産婦人科医や助産師であっても、お産は毎回予測不能です。「自分がどうしたいか」と「自分と赤ちゃんの安全」のバランスは考えておかなくてはいけません。
バースプランと「介入」の上手な折り合い
最近では、妊婦健診の際に「バースプラン」を書く機会が増えています。
「できるだけ自然に産みたい」「会陰切開は避けたい」など、希望を言葉にしておくことはとても大切です。
ただし、医療の世界では「絶対に〇〇はしたくない」と固執すると、緊急時に対応が遅れたり、かえって悪い結果になってしまうこともありえます。「可能な限り避けたいが、必要な場合は理由を説明してから行ってほしい」という伝え方がおすすめ。
可能な範囲で妊婦さんの気持ちを尊重したいと思っている医師は多いですから、尊重してくれると思います。でも、万が一のときは何よりも母子の命と安全を最優先しますので、そこは理解しておきましょう。
まとめ|赤ちゃんを守るために医療の力を借りる。正しい知識で「納得のお産」を
ここまで見てわかるように、お産の時に行われる医療行為にはそれぞれ理由があります。
出産の形に正解はありません。
陣痛促進剤を使ったお産も、帝王切開での出産も、それはお母さんと赤ちゃんの命と安全を守るために選ばれた最善の選択肢。
お母さんのいきみや、赤ちゃんの向きなど、順調なお産には様々な要因があります。万が一、そのどれかが途切れてしまった時、素早く判断して医療介入を行い、お母さんのダメージも、赤ちゃんの負担も、できるだけ少ない形で安全に赤ちゃんを取り出すのが産科医療チームのお仕事です。
お産は予定通りにいかないことも多いものですが、お母さんと赤ちゃんの「安全」を最優先にして、産婦人科医と助産師がうごいていることをお伝えできれば幸いです。
【参考文献】
病気がみえる vol14 メディックメディア
日本産科婦人科学会/日本産婦人科医会 産婦人科診療ガイドライン 産科編 2023
日本産婦人科医会HP 帝王切開Q&A