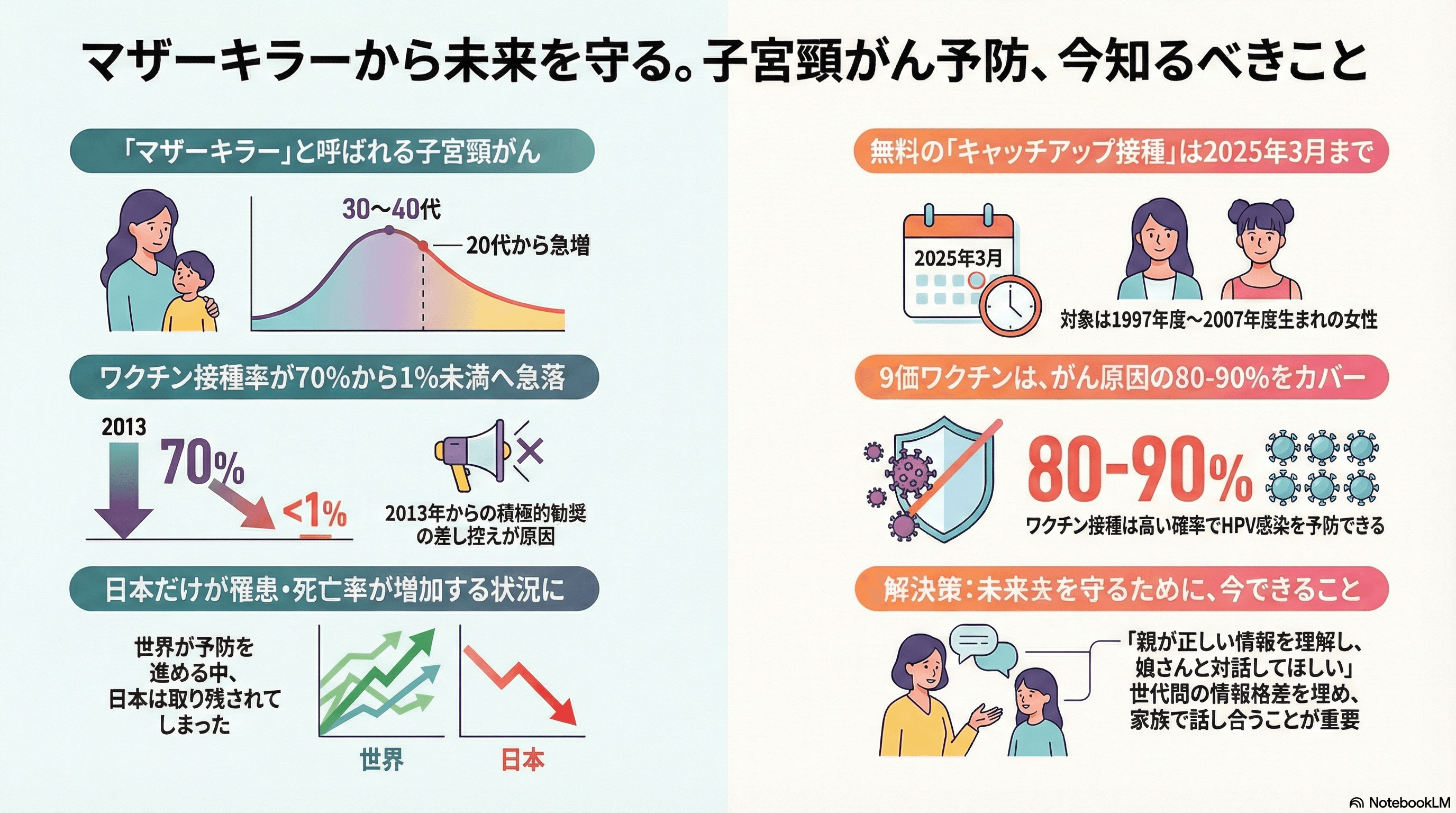
気になるキーワード「不妊治療」#04
不妊治療の始めどきはいつ? 保険適用時代の不妊治療の新常識
2022年の保険適用開始以降、不妊治療の世界はガラリと変わりました。それは単に費用面の変化だけではなく、「子どもを授かるための最終手段」と考えられていた治療へのハードルが大きく下がったことも関係しています。
今回は、桜十字ウィメンズクリニック渋谷 院長の渡邊 倫子先生に、保険適用時代の妊活の進め方をたっぷりお話しいただきました。「まだ不妊治療は早いかな?」と思っている方にこそ、知ってほしい内容です。
不妊治療クリニックの主役は32~33歳に
今、不妊治療クリニックを受診する患者さんで最も多いのは、30代前半、特に32~33歳の方たちです。
「渋谷という場所柄もあるかもしれませんが、患者さんは皆さんとてもお若いです。保険適用以前なら30代後半で『まあまあ若い』と言われていました。その頃から5歳くらい若返っている印象です」 (渡邊先生)
数年前まで、不妊治療クリニックを受診するのは40歳前後の方が中心でした。「子どもを授かりたいと、自然妊娠を目指して何年も頑張ったけれど、どうしても妊娠しなくて……」と、覚悟を決めた方が門を叩く場所というイメージもあり、そもそも受診のハードルが高い場所という印象の人も多いのではないでしょうか。
ところがその景色は今、大きく変わっています。
もちろん、仕事や家庭の事情などタイミングは人それぞれですので、年齢が高くなってから不妊治療をスタートすることも、ご自身の人生における大切な選択のひとつです。ただ、以前に比べて、「早めに始める」という選択をするケースが増えているようです。
それには、やはり保険適用が大きく影響していると考えられます。不妊治療が高額であることは変わりません。ただ、保険適用になり、患者側の負担金額が3割になったことで、支払う額は大幅に減りました。
例えば、体の外で精子と卵子を受精させ、体内に戻して妊娠を目指す体外受精を行うには、一般的に1回あたり50万円ほどかかります。これが保険適用で3割負担になると、自己負担額は16万円ほどで済みます。決して安くはありませんが、経済的負担はだいぶ少なくなっています。高額療養費制度を使えば、さらに負担額を抑えることも可能です。そのことが不妊治療へのハードルを下げ、若い世代でも取り組みやすくなっているのでしょう。
加えて、渡邊先生は昨今ならではの事情も関係していると指摘します。
「限られた時間を無駄にしたくないという意識もあるのだと思います。昨今は共働きで、女性もフルタイムでバリバリ働いている方が多いです。そんな中、排卵日に合わせてタイミングをとって性行為の機会を持つことは、体力的にも精神的にもなかなか大変です。早めに医療の手を借りて結果を出したいと考えるのは、自然な流れだと思います」

初受診のタイミングは「妊活開始後3〜4カ月」がおすすめ
初めて医療機関を受診するタイミングも変化しています。
保険適用以前は「月経不順がなく健康な方は、半年から1年くらいは自然妊娠を目指し、様子を見て」と言われることが多かった印象です。しかし昨今は、それよりも早く受診したほうがよいようです。
「排卵日予測アプリなどを使って、ご自身でタイミングを取りながら妊活をしてみて、3〜4カ月妊娠しなければ、一度受診するのがよいと思います。自己流で粘らなくても大丈夫です」(渡邊先生)
「3~4カ月」という数字は、健康な男女が排卵日に合わせて性行為をした場合、1周期あたりの妊娠率が20~30%程度であることに由来しています。3~4回トライして妊娠しない場合、妊娠を妨げる何らかの要因が隠れている可能性があると考えられます。
実は医療機関で不妊治療の検査をしてみると、卵管が詰まっていて自然妊娠が難しかったり、パートナーの精子の状態が良くなかったりといった、自然妊娠で子どもを授かるのが難しい原因が見つかることが多いそうです。そのため、数回トライをして妊娠しなかった場合は、検査で妊娠を妨げる原因がないかチェックをする方向に切り替えるのがよいかもしれません。
保険診療は「定食メニュー」。ルールを知って賢く使う
ただ、ハードルが下がった分、自由診療時代にはなかった、ちょっとした不自由さがあるのも事実です。特に体外受精を始めると、不自由さに気付くと渡邊先生はいいます。
「自費診療時代の不妊治療計画は、いわば高級レストランのアラカルト。患者さんの希望に合わせて『この検査を追加しましょう』『お薬をこう変えましょう』と自由にアレンジができました。でも、保険診療は全国一律の『定食メニュー』です。内容が決まっていて、勝手なアレンジができません」(渡邊先生)
保険診療には、次のようなルールがあります。
回数制限がある
体外受精の胚移植は、治療開始時に40歳未満なら通算6回まで、40〜43歳未満なら3回までという制限があります。ただし、この回数は「子ども1人ごと」にリセットされます。 無事に子どもを出産(妊娠12週以降の死産なども含む)した場合、第2子の治療ではまた0回からカウントが始まります 。
例えば、38歳で治療を始めて5回目の胚移植で妊娠・出産し、40歳で第2子を希望する場合、年齢は40歳を超えていますが、また6回の胚移植を受けることができます。一方で、39歳で6回使い切ってしまうと、たとえ出産前でも追加の保険診療での胚移植はできなくなります。
「貯卵」は原則できない
「2人目も欲しいから、今のうちにたくさん採卵して、受精卵を凍結して貯めておきたい」というのは、保険では原則できません。今ある受精卵をお腹に戻しきらないと、次の採卵ができないルールになっています。
これは、第1子を妊娠する前に「将来のために」受精卵を貯めておくことができないという意味です。若いうちに卵子の質が良い状態で採卵し、凍結保存しておきたいと考える方もいるかもしれませんが、保険診療ではそれができません。
検査回数にも上限がある
超音波検査や血液検査も、保険で認められる回数が決まっています。超音波検査は1周期(月)あたり3回が目安、血液検査についても、ホルモン値を測定する回数に制限があります。
例えば、排卵のタイミングを正確に把握したいのに「今月はもう3回検査したので、次は来月です」と言われるケースや、卵胞の育ち具合をもう一度確認したいのに検査回数の上限に達してしまう、といったことが起こり得ます。
また、診療の途中で保険適用外の検査や治療(自費診療)を行うと、その治療周期に関しては、すでに支払った分も含め、全額自己負担(10割負担)になります。そのため、「今回だけは全額自費診療で追加検査を」ということができません。
さらに、保険診療のルール上、日曜・祝日の加算点数が少ないため、夜勤や土日祝日の人件費を十分に賄うことが難しくなってしまいました。その結果、以前は年中無休で診療を行っていた不妊治療クリニックも、休日を休診にせざるを得ないケースが出てきています。患者さんの状況によっては休日に採卵をしたほうがよい場合もあるのですが、これもまた、オーダーメイドな治療ができなくなったことの弊害ともいえます。
「これは推測の域を出ませんが、タイミング法や人工授精の基準をベースに制度が急ごしらえで作られたため、体外受精の現場の実情とそぐわない部分があるのだと思います。ただ、自費診療から保険診療に変わり、クリニック独自の工夫や強みは出しにくくなりましたが、全国一律の治療ができるようになったという安心感は生まれました。
まずは保険診療でスタートしてみた後、状況に合わせてオーダーメイドな治療やPGT-A(着床前診断)といった先進的な検査などの自費診療を検討するのも一つの方法です」(渡邊先生)
男性側の受診ハードルも下がっている
不妊治療の保険適用は、パートナーである男性の意識にも変化をもたらしています。 渡邊先生は、今の30代を中心とした男性の姿勢についてこう語ります。
「昨今、クリニックにいらっしゃる男性は、ご自身で『男性不妊』や『不妊治療』について検索し、ある程度の知識を持ったうえで受診される方が多い印象です。協力的で合理的な方が増えており、『任せるよ』という言葉のもと、女性だけに何もかも押し付ける方は減っていると思います」(渡邊先生)
不妊治療の原因の半分は男性にもあるといわれています。そのため、不妊治療は必ずパートナーと一緒に行う必要があります。しかし、自費診療時代はそもそも不妊治療のクリニックを受診するハードルが高かったため、「パートナーが受診してくれない」といったお悩みをよく耳にしていました。その垣根が下がったことは、大きな前進といえるでしょう。
とはいえ、それによって新たな課題も生まれてきています。それは、検査結果を伝える際の「妻側の精神的負担」です。
「女性がお一人で検査結果を聞きに来られて、もしご主人の結果があまり良くなかった場合、それをご自宅で伝えるのは『気が引ける』という声が多く聞こえます。なかでも、『精子の数値や運動量が絶望的に悪いわけではないけれど、自然妊娠を目指すには少し足りない』といった微妙なラインだった場合、男性のプライドを傷つけないように、どう事実をプレゼンするか悩まれる女性が非常に多いと感じています」(渡邊先生)
精子の検査結果は、不妊治療の治療方針に関わる重要な結果です。自由診療時代は「医師と相談しながら走りながら考える」ことが許されていました。しかし、保険診療では「最初に治療計画を立てて、合意してからでないと治療がスタートできない」という仕組みになっています。そのため、治療計画の作成は、単なる事務手続きではなく、夫婦で方針をすり合わせるためのものという意味合いが強くなっています。
だからこそ、デリケートな検査結果や今後の見通しを聞く際は特に、夫婦で受診し、同時に聞くことが重要です。そうすることで、情報の行き違いや感情的なわだかまりを防ぐことができます。 結果を「報告」するのではなく、最初から「共有」する。それが、保険診療というルールの中で、不妊治療を二人三脚でスムーズに進めるための近道といえそうです。
まずは一歩を踏み出してみて
保険適用によって経済的な負担が減り、パートナーの理解も得やすくなった今は、「かつてないほど不妊治療が始めやすい状況」と言っても過言ではありません。「不妊治療休暇」といった休暇制度を取り入れる企業も増え、社会的にも不妊治療を取り巻く環境が、患者さんにとってメリットのある方向に変化しています。
もしも今、迷っている人がいるのなら、まずはぜひ一歩を踏み出し、不妊治療を行っている医療機関を訪れてみてください。「まだ早いかな」「もう少し自分たちで」と悩んでいるうちに、貴重な1年、2年が過ぎてしまうのはもったいないことです。
具体的には、まず通いやすそうなクリニックをいくつかピックアップし、ホームページで診療内容や雰囲気を確認してみましょう。初診の予約は、電話やWebから可能なクリニックがほとんどです。受診の際は、基礎体温を測っている方はその記録を、月経周期がわかるメモや、過去の検診結果などがあれば持参すると、診察がスムーズに進みます。そして、できればパートナーと一緒に受診することをおすすめします。
「子どもが欲しいな」と思ったら、まずは3~4カ月、自己流でトライしてみる。それで難しければ、夫婦で受診してみる。このことさえ覚えておけば、深刻に悩み込む前に次のステップへ進むことが可能です。
不妊治療は、未来の家族に出会うための、前向きな治療です。迷っているなら、まずは一歩を踏み出してみませんか。
【取材協力】
渡邊 倫子
筑波大学医学専門学群 卒業。筑波大学附属病院、木場公園クリニック、山王病院リプロダクション・婦人科内視鏡治療センター、オーク銀座レディースクリニックを経て、2025年4月桜十字ウィメンズクリニック院長に就任。卵子凍結や体外受精や胚移植などの高度生殖医療補助技術のみならず、子宮筋腫や子宮内膜症などの内視鏡手術や漢方治療、男性不妊についても積極的に知見を深め、「妊娠で力尽きない」不妊治療を目指して日々診療を続けている。日本専門医機構認定産婦人科専門医。日本生殖医学会認定生殖医療専門医・指導医
山本尚恵
医療ライター。東京都出身。PR会社、マーケティングリサーチ会社、モバイルコンテンツ制作会社を経て、2009年8月より独立。各種Webメディアや雑誌、書籍にて記事を執筆するうち、医療分野に興味を持ち、医療と医療情報の発信リテラシーを学び、医療ライターに。得意分野はウイメンズヘルス全般と漢方薬。趣味は野球観戦。好きな山田は山田哲人、好きな燕はつば九郎なヤクルトスワローズファン。左投げ左打ち。阿波踊りが特技。