気になるキーワード「無痛分娩」#05
麻酔科医の視点から語る「無痛分娩」と産院選び
無痛分娩は、今や多くの妊婦さんにとって、お産の選択肢の一つとなりました。2025年10月からは東京都で費用の助成が始まったことも相まって、無痛分娩への関心や需要はさらに高まっています。
Crumiiでも「無痛分娩とは?」「無痛分娩のメリット・デメリット」「計画分娩と自然分娩の一般的な流れ」を解説する記事を出してきました。
今回はちょっと視点を変え、現場で妊婦さんに向き合ってきた麻酔科医の視点から無痛分娩について解説した記事をお届けします。
無痛分娩における麻酔科医の役割から麻酔をコントロールする意味、そして産院選びのポイントまで、詳しく解説しています。これからお産を迎える方々にとって、無痛分娩への理解を深める一助となれば幸いです。
そもそも無痛分娩の時、麻酔科医は何をしているのか
麻酔科は、診察や手術を担当する医師と違って、患者さんと直接コミュニケーションをとる機会が少ない診療科といえます。
そのため、そもそも麻酔科医がお産の間、何をしているのかよくわからないという方もいるのではないでしょうか。そこで、まずは無痛分娩における麻酔科医の役割についてご紹介しましょう。
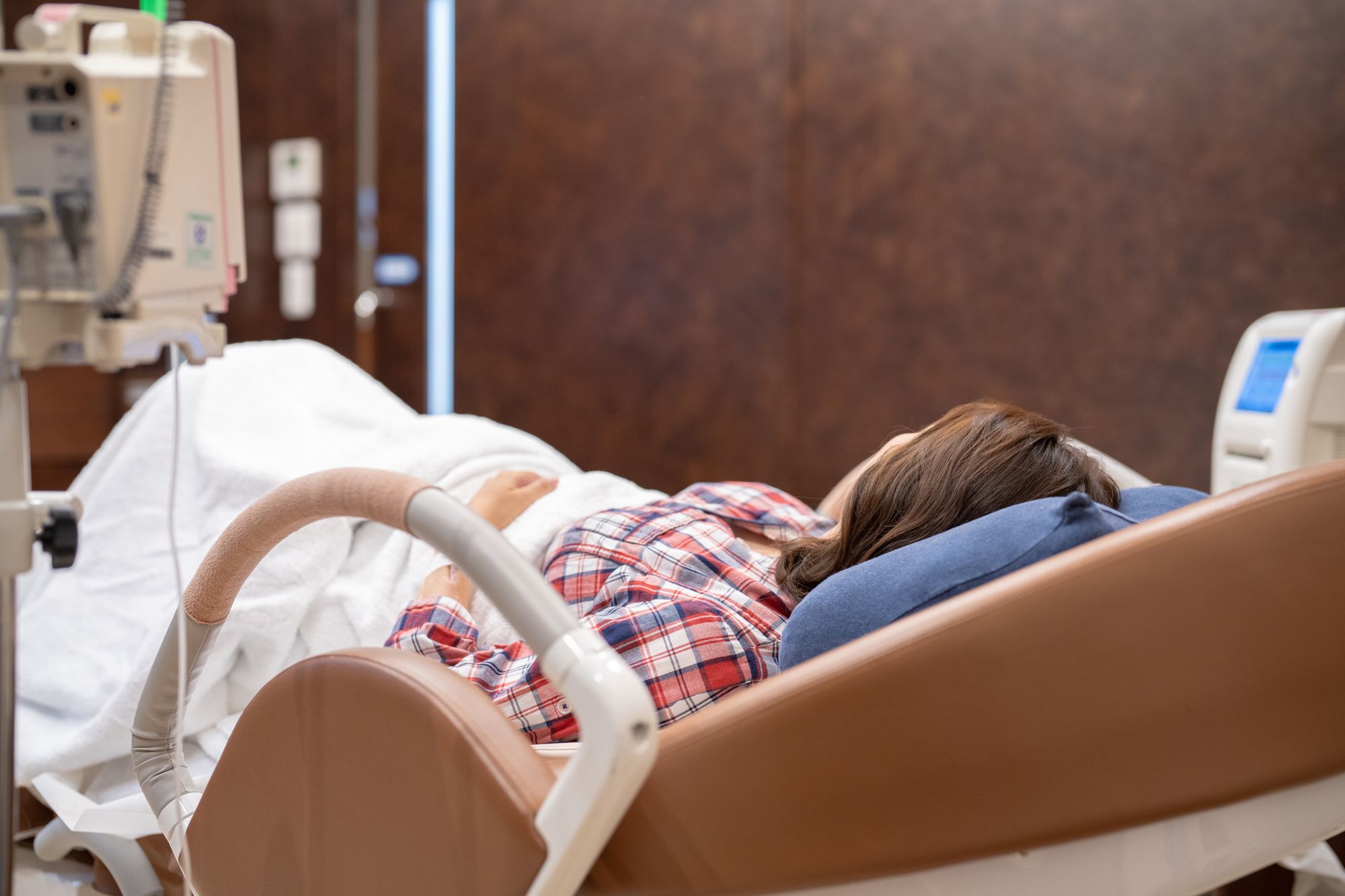
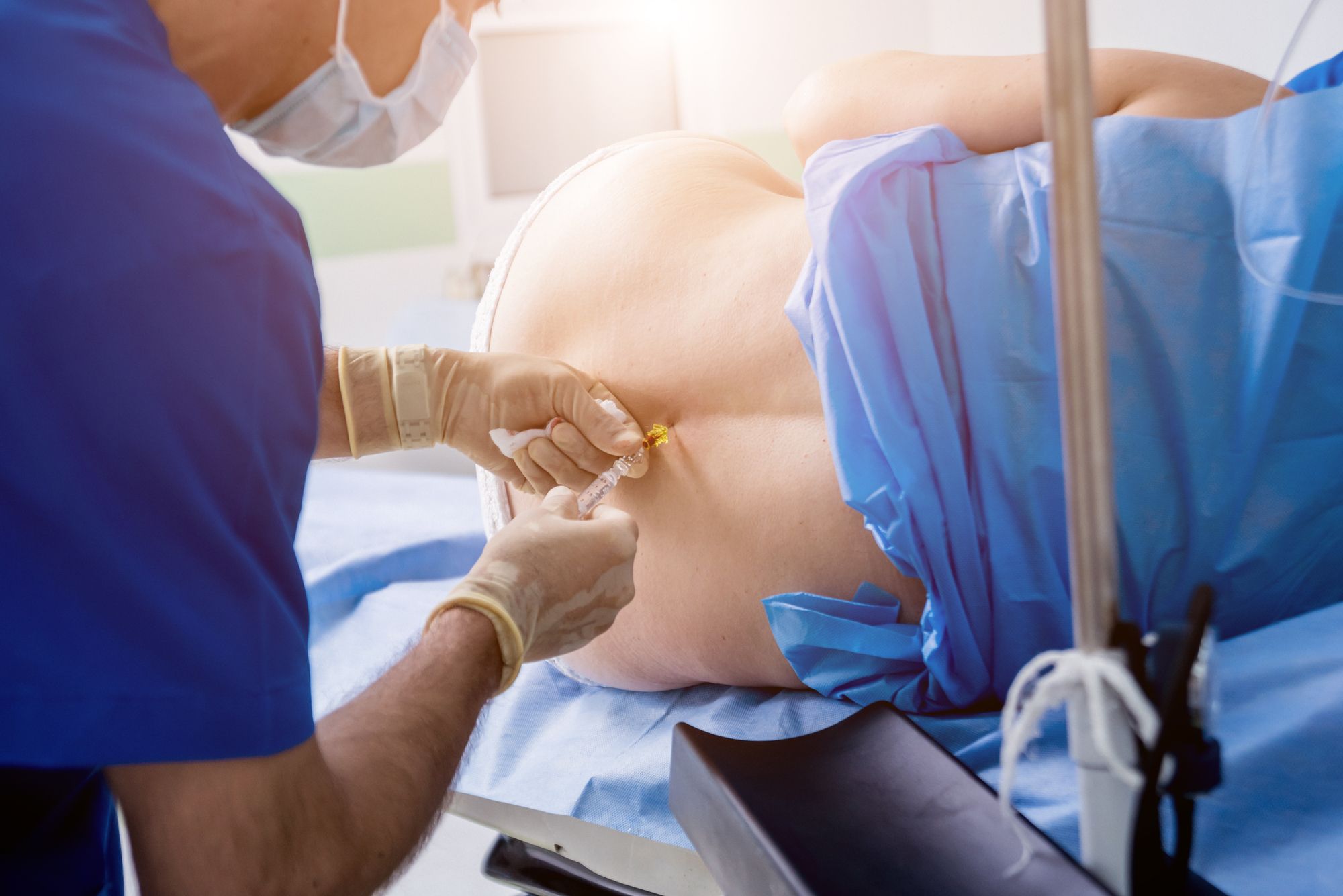
ほかの記事でもお伝えしたように、無痛分娩ではリスクや痛み止めの効果の観点から、背中から麻酔を入れて痛みを抑えます。背中には、痛みを脳に伝える神経の通り道があり、これを直接ブロックすることで、ほかの麻酔の方法と比較して、お産に伴う痛みを効果的に抑える働きがあるからです。
このことから、無痛分娩における麻酔科医の主な仕事は「背中に麻酔の針(とカテーテル[細いチューブ])を刺すこと」だと思うかもしれませんが、それは誤解です。本当の仕事は、カテーテルを入れた後から始まります。
麻酔科医はお産の間、刻一刻と変わる母体と赤ちゃんの様子を、つぶさに見守っています。赤ちゃんの回旋異常が起きていないか、陣痛が弱くなりすぎていないか、妊婦さんの血圧は安定しているか、などです。そして、それらの情報をすべて集約し、産科医や助産師と密に連携しながら、「あと1時間でお産が終わりそうだから、薬をこの量に調整しよう」「まだ時間がかかりそうだから、この薬を足そう」と、麻酔をミリ単位で管理し続けます。
このように、お産が無事に終わるまで母子ともに最も安全な状態を維持し続けることが、麻酔科医の専門性であり、大きな役割なのです。
「体力の温存は死活問題」──無痛分娩の本当の目的
中には「なぜそこまでして、お産の痛みを減らす必要があるのか」と疑問を持つ人もいるでしょう。
実は、無痛分娩の真の目的は、「母体の体力を温存し、万全の状態で育児をスタートすること」にあります。
お産は、人生の一大イベントであると同時に、数時間から数十時間に及ぶ過酷な肉体労働でもあります。陣痛の痛みで体力を使い果たし、疲弊しきった状態から、24時間体制の育児に突入することは、想像以上の困難を伴います。
初めての育児で不安を抱える初産婦の方はもちろん、家に帰れば上の子が待っている経産婦の方にとって、体力の温存は特に死活問題ともいえます。
無痛分娩は、その過酷なプロセスから「痛み」という大きなストレス要因を取り除くことで、母体が消耗するエネルギーを最小限に抑えます。これは「甘え」でも「贅沢」でもなく、「医学の進歩として、育児を頑張るために体力を温存しておく」という、極めて合理的な医療的介入なのです。
無痛分娩の満足度を左右する「麻酔のコントロール」
さて、無痛分娩は「無痛」という名称ですが、実際には痛みをゼロにすることを目的とはしていません。痛みをゼロにすることが、必ずしも最善のお産につながるとは限らないからです。目指すのは、痛みの最大レベルが「10」だとすると、妊婦さんが「これなら耐えられる」「赤ちゃんと向き合える」と感じるレベル(例えば3〜4)にまで引き下げること。「痛みをなくす」というよりは、「コントロール」に近い印象です。
それゆえ「麻酔薬の効かせ方」は、妊婦さんの無痛分娩の満足度を左右する要因の一つとなります。
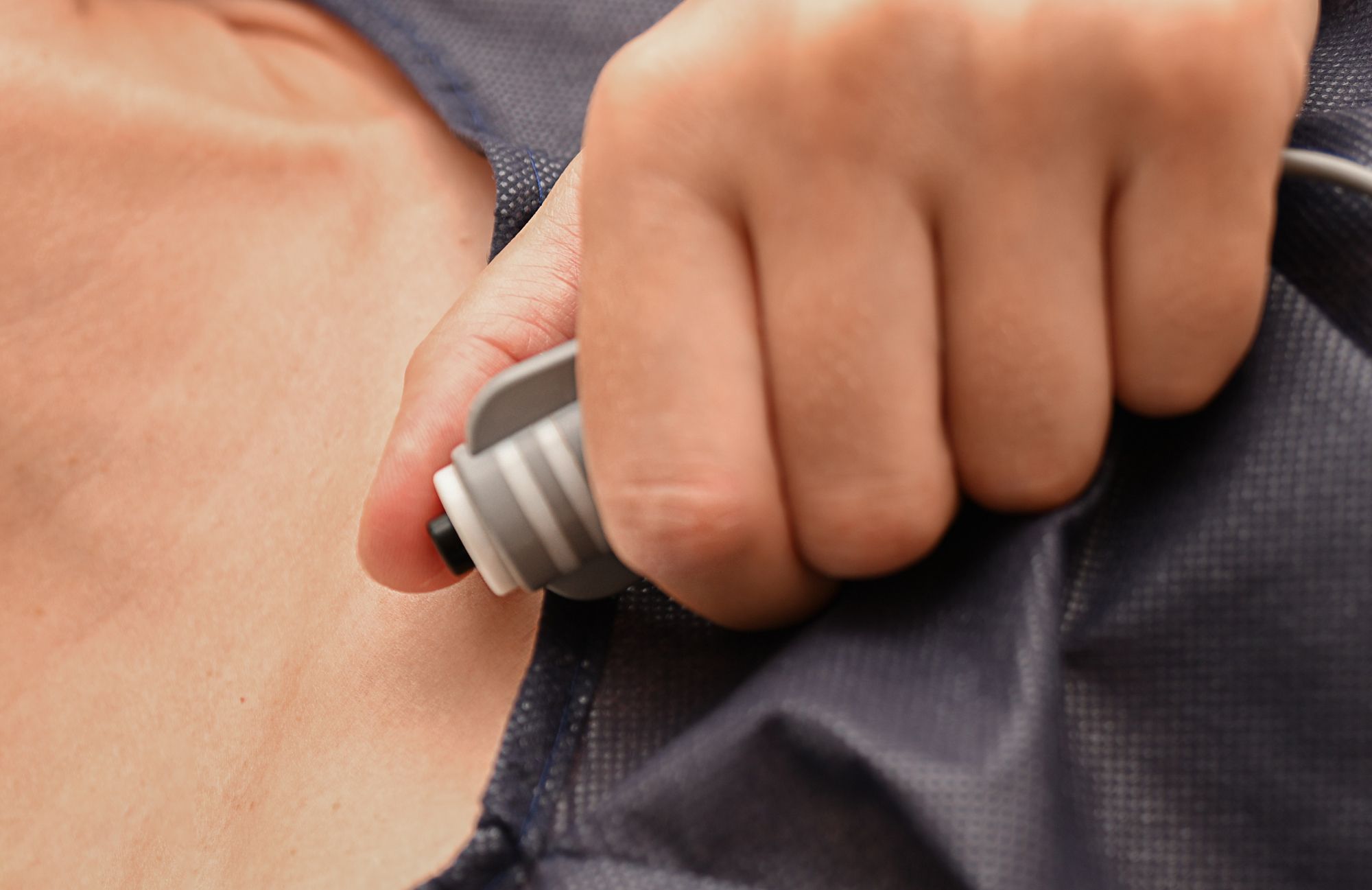
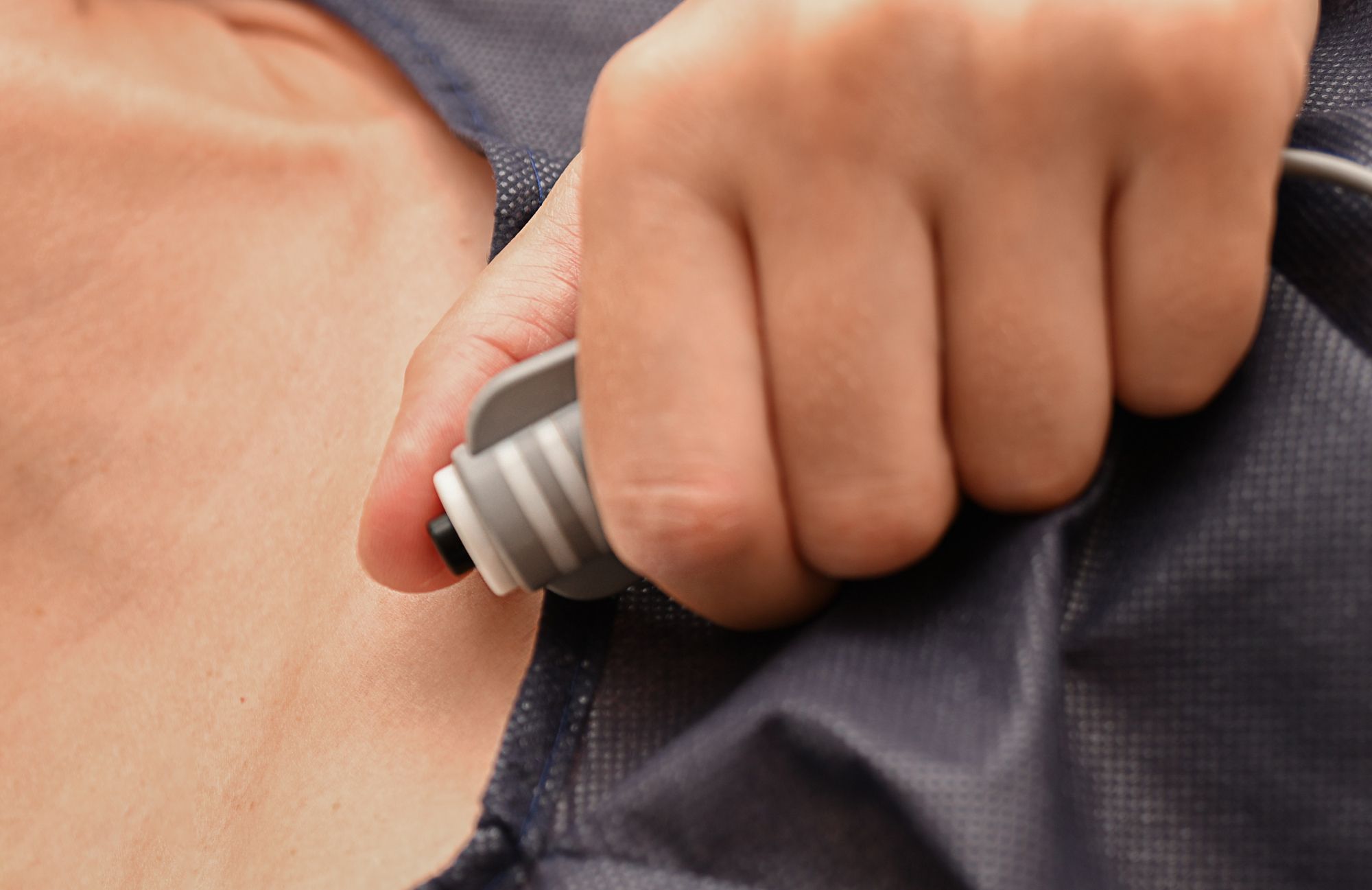
麻酔科医が関与する無痛分娩では、妊婦さん自身が痛い時に手元のボタンを押して麻酔を追加投与できる「PCA(Patient Controlled Analgesia:自己調節鎮痛法)」をとる場合が多いです。これには明確な理由があります。
麻酔科医がPCAを重視する理由①:妊婦さんのストレス軽減
麻酔の効き方には個人差があり、適正と思われる分量の麻酔を投与しても、人によってはあまり効きが良くないこともあります。そうした場合、麻酔の効きが良くないことを遠慮せずに伝えて構わないのですが、せわしなく動いている医療スタッフの姿を見て、遠慮してしまう人もいます。その我慢がストレスとなって、のちにトラウマとなったり、お産に影響を与えたりすることは少なくありません。そんな時、「痛ければ、自分の判断でこのボタンを押せる」、つまり、痛みのコントロール権が妊婦さんに委ねられていると、それ自体が安心感となり、陣痛やそれに伴うトラウマの軽減につながると考えられます。
麻酔科医がPCAを重視する理由②:効率よく痛みをブロックできる
麻酔薬を入れる「硬膜外腔」は、血管のように決まった管ではなく、神経の周りにある「スペース(隙間)」です。ただ薬を流し込むだけでは、薬がその場に溜まってしまい、肝心な神経にまで広がりにくいことがあります。
PCAボタンが押されると、一定量の薬が、圧をかけて注入されます(ボーラス投与)。この「圧」によって、薬液が硬膜外腔内で上下に広がり、広範囲の神経を効率よくブロックできるというメリットがあります。ただし、過剰投与を防ぐため、ボタンが押されるたびに必ず麻酔薬が注入されるわけではなく、安全な範囲内で調整される仕組みになっています。
麻酔科医がPCAを重視する理由③:いきむタイミングの判断がつきやすい
PCAは麻酔科医にとって、一種の「診断装置」でもあります。 「1時間に10回もボタンが押されている」のであれば、ベースの持続注入量が足りていないと判断し、設定を上げます。逆に、お産が進んでいきみたくなってきたのに「ボタンが全く押されていない」のであれば、麻酔が効きすぎて「いきむ感覚」を妨げている可能性を疑い、設定を弱める判断ができます。
このようにPCAは、妊婦さんと麻酔科医が共同で痛みを管理するための、最も優れたインターフェースであり、麻酔科医は無痛分娩の最中、PCAを用いて、妊婦さん自身が「自分で痛みをコントロールできている」と感じられる状態を、医学的根拠に基づき、デザインしています。
産院選びで役立つ、無痛分娩の「質」の判断方法

産める場所がどんどん少なくなっている昨今ではありますが、都市部ではまだ産院を選ぶことが可能です。「お祝い膳の豪華さ」や「内装のキレイさ」も産院選びのポイントになりますが、それと同じくらい「無痛分娩の安全性」も重要な基準といえます。
では、どうやって安全性を見極めればよいのでしょうか。公開されている情報からチェックするのはなかなか難しいのですが、「ハイリスク妊婦を受け入れているかどうか」は一つの判断材料になります。
産院の中には実は、合併症のない健康な妊婦さん、つまり「ローリスク」な方だけを選んで受け入れているところもあります。もちろんそれは産院の方針であり、否定するつもりはありません。ローリスクな方を中心に受け入れていても、安全に無痛分娩を受けられる施設はたくさんあります。
しかし、お産は順調に進んでいても、急変することが多々あります。無痛分娩中に腹圧や赤ちゃんを押し出す力が弱まり、お産が止まってしまうことも少なくありません。そうした場合、赤ちゃんの頭にカップをあてて引き出す「吸引分娩」や、鉗子(かんし)とよばれる大きなはさみのような形状の器具で赤ちゃんの頭をはさんで引っ張り出す「鉗子分娩」といった医療介入を行ったり、帝王切開に移行したりするケースもあります。ローリスクな方のお産だけを担当していると、容態の急変に立ち会う機会が少なくなり、いざという時の対応に戸惑ってしまうこともあるでしょう。
一方で、大学病院や地域の基幹病院は、持病のある妊婦さんや、他のクリニックで対応困難となった緊急搬送など、「ハイリスク」な方も引き受けざるを得ません。もしもの時に対応できるリスク対応力は比較的高いといえます。それは、無痛分娩の「質」を判断する一つの基準になり得るでしょう。
「いつから」無痛分娩を行っているかも要チェック
東京都で2025年10月から無痛分娩への補助金助成が始まったことで、「補助金を受け取ろう」と急に無痛分娩を始める施設も中にはあるでしょう。そうした場合は注意が必要なこともあります。
無痛分娩は、医師の技術だけでなく、助産師との連携、緊急時のシミュレーションなど、医療機関全体の熟練度が問われる医療です。長年にわたり無痛分娩を手がけ、多くの症例を経験している施設のほうが、ノウハウの蓄積があり、安全性が高いと考えられます。
大切なのは、納得して「自分で選ぶ」こと
無痛分娩は、お産の痛みを和らげるための「女性の権利」であり、医学的に確立された選択肢です。
「痛みに耐えてこそ母親」といった「お産神話」にとらわれる必要はまったくありません。お産の方法で母親としての価値が決まることなど、断じてないのです。
大切なのは、無痛分娩が「体力を温存し、万全で育児をスタートする」という明確な医学的メリットを持つ一方で、ごく稀ではあるものの重篤なリスクも伴う医療行為であることを、妊婦さんご自身とご家族が深く理解することです。
情報を集め、施設の方針をよく確認し、ご自身が納得できる方法を選択すること。それが、新しい命を迎えるための最も重要な準備といえるでしょう。ぜひ十分に検討し、納得した上で無痛分娩を選んでください。
【参考文献】
公益社団法人 日本産科婦人科学会, 公益社団法人 日本産婦人科医会「産婦人科 診療ガイドライン ―産科編 2023」
「病気がみえる vol.9 婦人科・乳腺外科 第4版」(メディックメディア)
“無痛分娩 Q&A”. 一般社団法人 日本産科麻酔学会,(参照 2025-10-26)
【解説】
玉城博章
東京医科大学医学科卒業。産科麻酔を専門に、順天堂大学医学部附属順天堂医院、東京歯科大学市川総合病院などでの多数の分娩に携わる。現在は非常勤として麻酔科医と、東京・九段のコーヒーショップ「パルバコーヒークロフト」の代表 兼 バリスタの二足のわらじで縦横無尽に活躍中。機構専門医・日本麻酔科学会専門医。
山本尚恵
医療ライター。東京都出身。PR会社、マーケティングリサーチ会社、モバイルコンテンツ制作会社を経て、2009年8月より独立。各種Webメディアや雑誌、書籍にて記事を執筆するうち、医療分野に興味を持ち、医療と医療情報の発信リテラシーを学び、医療ライターに。得意分野はウイメンズヘルス全般と漢方薬。趣味は野球観戦。好きな山田は山田哲人、好きな燕はつば九郎なヤクルトスワローズファン。左投げ左打ち。阿波踊りが特技。